FONCTION DE MISE AU POINT:
Nouvelles tendances en connectomique
Utiliser l'analyse de réseau pour localiser le
zone épileptogène à partir d'enregistrements EEG invasifs
dans l'épilepsie focale intraitable
Adam Lee
, Bhaskar Chennuri
1
9
William Stacey
7
, Robert Norton
1
, Sandya Subramanian
8
, Austin Jordanie
1
1
1
, Robert Yaffé
, Jennifer J.. Haagensen
Shubhi Agrawal
3
3
, William S.. Anderson
Nathan Croné
1
Sridevi V. Sarma
5
, Jennifer Espoir
, Zach Fitzgerald
5
, Karim A. Zaghloul
, Chalita Atallah
4
4
, Juan Bulacio
4
, et Jorge Gonzalez-Martinez
6
9
, Steve Gliske
,
, Sarah K.. Il a dit
,
5
, Emilie Johnson
7
4
, John T.. Coup de vent
,
un accès ouvert
journal
1Institut de médecine computationnelle, Génie biomédical, Université Johns Hopkins, Baltimore, MARYLAND, Etats-Unis
2Neurologie, Hôpital John Hopkins, Baltimore, MARYLAND, Etats-Unis
3Neurochirurgie, Hôpital John Hopkins, Baltimore, MARYLAND, Etats-Unis
4Neurochirurgie, Clinique de Cleveland, Cleveland, OH, Etats-Unis
5Neurologie, Centre médical de l'Université du Maryland, Baltimore, MARYLAND, Etats-Unis
6Direction de la neurologie chirurgicale, Institut national des troubles neurologiques et des accidents vasculaires cérébraux, NIH, Béthesda, MARYLAND, Etats-Unis
7Bureau du directeur clinique, Institut national des troubles neurologiques et des accidents vasculaires cérébraux, NIH, Béthesda, MARYLAND, Etats-Unis
8Technologies d'adoption Inc., Chicago, IL, Etats-Unis
9Université du Michigan, Ann-Arbor, Etats-Unis
2
,
je
D
o
w
n
o
un
d
e
d
F
r
o
m
h
t
t
p
:
/
/
d
je
r
e
c
t
.
m
je
t
.
Mots clés: Épilepsie focale, Analyse de réseau, Centralité du vecteur propre, EEG intracrânien, Début des crises
localisation, Modèles spectraux
ABSTRAIT
Traitement de l'épilepsie focale médicalement incurable (MIFÉ) par résection chirurgicale du
zone épileptogène (NON) est souvent efficace à condition que la zone d’effet puisse être identifiée de manière fiable. Même
avec l'utilisation d'enregistrements invasifs, la différenciation clinique entre le EZ et la normale
les zones du cerveau peuvent être assez difficiles, principalement chez les patients sans lésions détectables par IRM.
Par conséquent, malgré la suppression de régions cérébrales relativement grandes, taux de réussite chirurgicale
atteint à peine 60-65 %. Des résultats aussi variables et défavorables associés à des niveaux élevés
les taux de morbidité sont souvent causés par une localisation imprécise et/ou inexacte de la zone d'intervention. Nous
développé un algorithme de localisation qui utilise l'analyse de données basées sur le réseau pour traiter
enregistrements EEG invasifs. Cet algorithme de réseau analyse les signatures de centralité de chaque
électrode de contact au sein du réseau d'enregistrement et caractérise les contacts en sensibles
EZ basé sur les tendances de centralité au fil du temps. L'algorithme a été testé dans une étude rétrospective
qui comprenait 42 patients de quatre centres d'épilepsie. Notre algorithme avait un accord plus élevé
avec des régions EZ identifiées par les cliniciens pour les patients ayant obtenu des résultats chirurgicaux réussis et
moins d’accord pour les patients dont les résultats ont échoué. Ces résultats suggèrent que le réseau
l'analyse et une perspective de systèmes de réseau de l'épilepsie peuvent être utiles pour aider
cliniciens à localiser plus précisément l'EZ.
RÉSUMÉ DE L'AUTEUR
L'épilepsie est une maladie qui entraîne des schémas d'activation anormaux dans des parties du cerveau qui comprennent
le réseau épileptogène, connue sous le nom de zone épileptogène (NON). Les méthodes actuelles pour
localiser la zone d'intervention pour un traitement chirurgical nécessite souvent des observations de centaines de milliers de personnes
de points de données EEG mesurés à partir de nombreuses électrodes implantées dans le cerveau d’un patient. Dans ce
papier, nous avons utilisé la science des réseaux pour montrer que les régions de la zone euro peuvent présenter des réseaux spécifiques
signatures avant, pendant, et après des crises. Notre algorithme calcule la probabilité
Citation: Li, UN., Chennuri, B.,
Subramanien, S., Yaffé, R., Glisser, S.,
Stacey, W., … González-Martinez, J..
(2018). Utiliser l'analyse de réseau pour
localiser la zone épileptogène de
enregistrements EEG invasifs dans les cas intraitables
épilepsie focale. Neurosciences en réseau,
2(2), 218–240. https://est ce que je.org/10.1162/
netn_a_00043
EST CE QUE JE:
https://est ce que je.org/10.1162/netn_a_00043
Informations complémentaires:
https://est ce que je.org/10.1162/netn_a_00043
https://github.com/ncsl/eztrack
Reçu: 1 Juillet 2017
Accepté: 9 Janvier 2018
Intérêts concurrents: Les auteurs ont
a déclaré qu'aucun intérêt concurrent
exister.
Auteur correspondant:
Sridevi V. Sarma
ssarma2@jhu.edu
Éditeur de manipulation:
Olaf Sporns
droits d'auteur: © 2018
Massachusetts Institute of Technology
Publié sous Creative Commons
Attribution 4.0 International
(CC PAR 4.0) Licence
La presse du MIT
/
/
t
e
d
u
n
e
n
un
r
t
je
c
e
–
p
d
je
F
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
n
e
n
_
un
_
0
0
0
4
3
p
d
/
t
.
F
b
y
g
u
e
s
t
t
o
n
0
7
S
e
p
e
m
b
e
r
2
0
2
3
Analyse de réseau pour localiser la zone épileptogène
de chaque électrode étant dans l'EZ et a tendance à être davantage d'accord avec les cliniciens lors d'une
résections et moins lors d'échecs de chirurgies. Ces résultats suggèrent qu'une analyse en réseau
l'approche de la localisation EZ peut être utile en milieu clinique.
INTRODUCTION
L'épilepsie est l'un des troubles cérébraux les plus courants, caractérisé par une récidive chronique
convulsions résultant de décharges électriques excessives provenant de groupes de neurones (Brodie et coll.,
1997). L'épilepsie affecte plus de 50 millions de personnes dans le monde, et plus 30% de toutes les personnes ayant
l'épilepsie a des crises insurmontables, qui ne peut pas être complètement contrôlé par un traitement médical
(Berger, 2009; Berger & Kelly, 2006; Kwan & Brodie, 2000). C'est, les crises continuent de se produire-
malgré un traitement avec une dose maximale tolérée d'au moins deux médicaments antiépileptiques (DAE). Le
coût direct de l’évaluation et du traitement des patients atteints d’épilepsie focale médicalement incurable (MIFÉ)
va de $3 à $4 milliards par an ($16 milliards de coûts directs et indirects) aux États-Unis
États (Murray, Halperne, & Abdomen, 1996). Quatre-vingts pour cent de ces coûts sont supportés par pa-
patients dont les crises ne sont pas correctement contrôlées par les DEA (Begley et coll., 2000). Le fardeau
du MIFÉ, cependant, est bien plus élevé que de lourds coûts financiers. MIFE est une maladie débilitante
où les individus perdent leur indépendance, provoquant de profonds comportements, psychologique, donc-
cial, financier, et les questions juridiques (Ferro & Discours, 2009; F. Gilliam et coll., 1999; F. G. Gilliam,
2005; Hermann et coll., 2006; coquilles & Luders, 2008). Les performances cognitives peuvent être im-
couplé par MIFE ainsi que par les effets secondaires de la thérapie AED (Ferro & Discours, 2009; F. Gilliam
et coll., 1999; F. G. Gilliam, 2005; Hermann et coll., 2006; coquilles & Luders, 2008).
Malgré les lourdes séquelles du MIFE, il existe une procédure potentiellement curative, chirurgie-
section de la zone épileptogène (NON), qui peut être définie comme la zone minimale du tissu cérébral
responsable de la génération de l’activité épileptique récurrente (Luders, En particulier, Naïr, Widdess-Walsh,
& Bingman, 2006). Cependant, être efficace, cette procédure dépend de l'anatomie correcte
identification de la ZE, qui est souvent mal défini. Une évaluation préchirurgicale complète
est nécessaire pour mieux délimiter la zone d'intervention ainsi que pour identifier le risque de morbidité neurologique telle que
comme moteur, visuel, ou troubles de la parole. Diverses méthodes non invasives sont actuellement appliquées dans
la tentative de définition de la ZE, les aires corticales et sous-corticales éloquentes et, par conséquent,
la stratégie chirurgicale résection optimale. Les techniques non invasives incluent l'EEG du cuir chevelu et la vidéo-
Surveillance EEG, tests neuropsychologiques, études d'orthophonie, et imagerie cérébrale (IRM,
ANIMAL DE COMPAGNIE, SPECT critique). De ces méthodes, le meilleur prédicteur de succès chirurgical est l’identification
d'une seule lésion visible à l'IRM (Bulacio et coll., 2012; Jeha et coll., 2007, 2006; McIntosh et coll.,
2004; Voir et al., 2013; Urbach et al., 2004).
La localisation et le succès chirurgical du contrôle des crises sont encore plus difficiles chez les patients
avec IRM non lésionnelle. Lorsque les méthodes non invasives de localisation ne parviennent pas à identifier la zone d'intervention,
une évaluation de suivi invasive peut être indiquée, impliquant l’implantation de sous-dural
électrodes de grille (SDE) par craniotomies ouvertes ou stéréoélectroencéphalographie (MANQUER; Naïr,
Bourgeois, McIntyre, & Luders, 2008; Onal et coll., 2003; Widdess-Walsh et al., 2007). Le processus
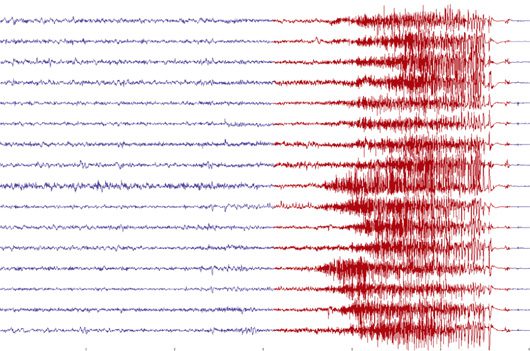
L'identification de la zone économique implique ensuite l'inspection visuelle de dizaines, voire de centaines de signaux EEG invasifs.
sans grande aide des outils informatiques. Les épileptologues étudient actuellement l'apparition de
événements de crise qui se produisent sur plusieurs jours. Présence précoce d'une activité de bande bêta (buzz bêta) ou
salves d'oscillations à haute fréquence (HFO) dans la plage 100-300 Hz, qui se produisent généralement
les millisecondes précédant le début clinique des crises localisent le début des crises (Pêcheur,
2012). Les canaux où les caractéristiques d'apparition des crises apparaissent pour la première fois sont communément définis comme les canaux de crise.
zone d'apparition (MOT), la meilleure estimation actuelle de la EZ inconnue. Ceci est basé sur l'hypothèse
219
Épilepsie focale:
Un sous-ensemble de l'épilepsie dans lequel
les crises proviennent d’une zone focale
du cerveau.
Zone épileptogène:
La quantité minimale de région cérébrale
qu'il faut retirer pour arrêter
les convulsions ne se produisent.
Oscillations à haute fréquence:
Phénomènes électrophysiologiques qui
impliquent une activité oscillatoire à très
hautes fréquences (comme une plus grande
que 200 Hz).
Neurosciences en réseau
je
D
o
w
n
o
un
d
e
d
F
r
o
m
h
t
t
p
:
/
/
d
je
r
e
c
t
.
m
je
t
.
/
/
t
e
d
u
n
e
n
un
r
t
je
c
e
–
p
d
je
F
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
n
e
n
_
un
_
0
0
0
4
3
p
d
/
t
.
F
b
y
g
u
e
s
t
t
o
n
0
7
S
e
p
e
m
b
e
r
2
0
2
3
Analyse de réseau pour localiser la zone épileptogène
que le cortex épileptique génère une activité épileptiforme, ce qui entraîne ensuite d'autres régions dans
une crise clinique (Pêcheur, 2012). Réponses électrodécrémentales (perte d'activité rythmique) sont
aussi souvent observé.
En général, les épileptologues examinent diverses signatures pour déterminer leur
décision (Pêcheur, 2012). Malgré toutes ces signatures EEG possibles, détermination de la ZE
peut rester flou pour les patients non lésionnels (González-Martinez et al., 2013; Jung, Pacia, &
Devinsky, 1999; Niedermeyer & Silva, 2004; Wieser, 1998). Voir la figure 1 pour un schéma d'un
processus clinique actuel de localisation de la zone EZ.
L'analyse en réseau des données EEG intracrâniennes a été largement utilisée pour étudier l'activité cérébrale
(Bassett & Bullmore, 2006; Brun, Muldon, & Bassett, 2015; Bullmore & Bassett, 2011;
Deuker et al., 2009). L'analyse en réseau suppose que les signaux provenant de différents canaux EEG-
Les cellules sont des échantillons d'activité provenant de régions du cerveau qui sont structurellement et/ou fonctionnellement confinées.-
connecté et donc dépendant (Kerr et al., 2011; Santaniello et al., 2011; Yaffe et al., 2012).
Plusieurs études antérieures importantes ont examiné la dynamique des réseaux dans le cortex épileptique au cours
événements de saisie. Certains travaux étudient la structure de corrélation entre les événements de crise et notent
changements dans la cohérence du réseau au fil des événements sans relier les métriques aux années cliniques-
Tated EZ (Kramer et coll., 2010; Schindler, Leung, Élan, & Lehnertz, 2007). D'autres études s'appliquent
méthodes de réseau, calcul de la cohérence interélectrodes, et relier ces mesures à
Régions EZ ou de résection annotées cliniquement, mais sur des données collectées à partir d'un ensemble relativement restreint
des malades (Khambhati, Davis, Lucas, Un peu, & Bassett, 2016; Korzeniewska et coll., 2014; Chevon
et coll., 2007; Sinha et coll., 2017). Des études qui intègrent la modélisation informatique pour expliquer
les mécanismes des crises et de la EZ incluent Khambhati et al.. (2016) et Sinha et al.. (2017) .
Ici, nous montrons un nouvel algorithme basé sur un réseau qui tire parti d'un certain type de
évolution du signal (centralité du vecteur propre classé) et utilise le préictal, critique, et données post-critiques
pour les tissus suspectés de se trouver dans la zone économique. Notre étude combine les données de quatre centres et d'un-
analyse un total de 113 des saisies de 42 patients. Nous calculons des statistiques basées sur le réseau et
Centralité du vecteur propre:
est une mesure théorique des graphes de la façon dont
influent, un nœud se trouve dans un
réseau.
je
D
o
w
n
o
un
d
e
d
F
r
o
m
h
t
t
p
:
/
/
d
je
r
e
c
t
.
m
je
t
.
/
/
t
e
d
u
n
e
n
un
r
t
je
c
e
–
p
d
je
F
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
n
e
n
_
un
_
0
0
0
4
3
p
d
/
.
t
F
b
y
g
u
e
s
t
t
o
n
0
7
S
e
p
e
m
b
e
r
2
0
2
3
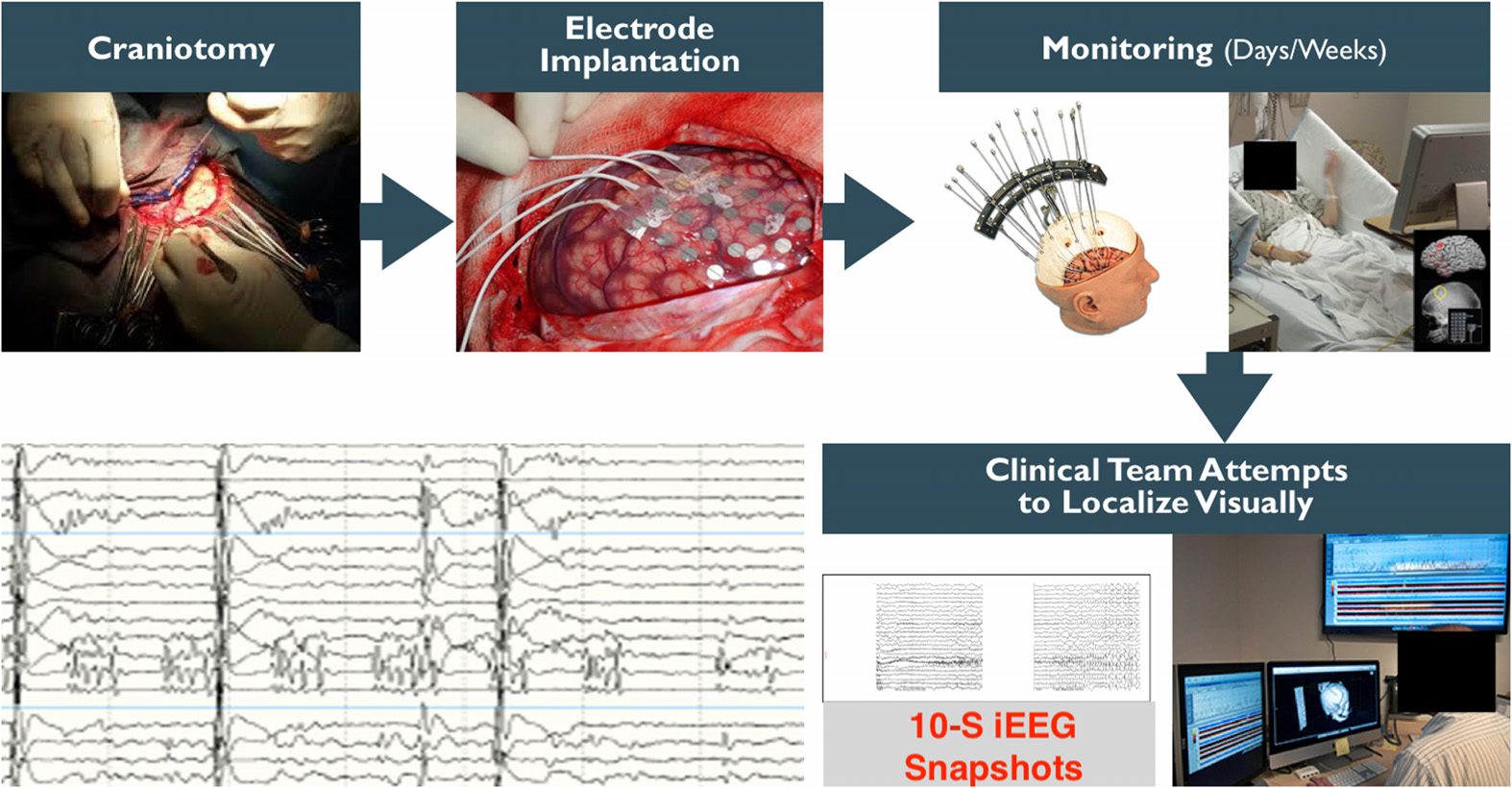
Chiffre 1. Processus clinique d’implantation du SDE et localisation du début des crises. Cliniciens
exposer le cerveau par une craniotomie, puis implanter des électrodes sur la surface corticale du cerveau,
surveiller l'électrocorticographie du patient (ECoG) pendant des jours/semaines, puis essayez de localiser l'EZ
visuellement. Les équipes cliniques examinent les données enregistrées sur les ordinateurs et annotent les signaux provenant de certains
électrodes et périodes de temps.
Neurosciences en réseau
220
Analyse de réseau pour localiser la zone épileptogène
Analyse en composantes principales (APC):
Une réduction de dimensionnalité
technique couramment utilisée dans les données
analyse.
qHFO:
Une oscillation haute fréquence de qualité
(c'est à dire., il est très probable qu'il s'agisse d'un véritable
HFO) détecté par un algorithme
décrit dans le document.
relier la centralité du vecteur propre (EVC) les modèles reviennent à l'EZ cliniquement annoté chez les patients atteints de
des résultats à la fois réussis et échoués. Nous avons récemment démontré que l'EEG intracrânien (iEEG)
est riche en informations sur le réseau au-delà des signatures typiques utilisées par les cliniciens pour identifier la zone d'intervention
Au pair-
(Burns et coll., 2014; Kerr et al., 2011; Santaniello et al., 2011; Yaffe et al., 2012).
particulier, nous avons modélisé le cerveau épileptique comme un système en réseau dynamique où les signaux EEG
sont corrélés à la fois temporellement et spatialement. Nous avons construit un ensemble de statistiques basées sur le réseau
dont l'évolution temporelle distingue les ganglions épileptiques des ganglions non épileptiques au sein
réseaux épileptiques spécifiques, définissant ainsi une signature électrophysiologique de la EZ (Kerr
et coll., 2011; Yaffe et al., 2012). La signature électrophysiologique de la ZE a un caractère-
forme d'arc caractéristique lorsqu'elle est visualisée dans un composant principal bidimensionnel (2D PC) espace
décrit ci-dessous. La forme de l'arc est significative car elle indique que les électrodes ont
centralité inférieure avant une crise, devenir très central lors d’une crise, et puis devenir
moins central après compensation des crises. Cela suggère que la zone euro est une région du cerveau qui devient hautement
centralisé lorsque surviennent des crises, recruter de nombreuses autres régions du cerveau pour participer à l'épilepsie
activité. Nous avons utilisé ces statistiques basées sur le réseau de séries chronologiques et le signe EZ arch identifié.-
ture de développer un algorithme qui prend comme entrées les données iEEG et l’image cérébrale du patient après
implantation d'électrodes et génère la probabilité qu'une électrode se trouve dans la zone EZ.
Nous avons émis l’hypothèse qu’un algorithme basé sur un réseau montrerait des degrés d’accord plus élevés
avec l'EZ cliniquement étiqueté pour des résultats chirurgicaux réussis et des degrés d'accord inférieurs
avec l'EZ étiqueté pour les résultats chirurgicaux ayant échoué. Notre hypothèse est basée sur nos attentes
qu'un algorithme basé sur un réseau fonctionnera favorablement car l'épilepsie est une maladie en réseau
le cerveau et le simple fait de regarder les biomarqueurs des électrodes individuelles ignore ce fait. Pour tester notre
hypothèse, nous avons évalué notre algorithme en aveugle, étude rétrospective sur 42 des patients qui avaient
ont fait l’objet d’une surveillance invasive et ont été dans la plupart des cas suivis d’une intervention chirurgicale. Données EEG sur un
à trois crises ont été analysées par notre algorithme sans connaître l'issue des crises.
Les ganglions EZ cliniquement identifiés ont ensuite été comparés aux ganglions les plus centraux tels que définis
par notre algorithme. Nous avons constaté que l'algorithme était davantage en accord avec les annotations cliniques pour
patients avec des résultats chirurgicaux réussis et moins pour les patients avec des résultats chirurgicaux échoués.
Étant donné que le HFO est considéré comme la référence en matière de localisation de puissance haute fréquence, nous voulions
comparer nos résultats avec une telle méthode. Nous avons également appliqué l'algorithme qHFO présenté dans
Gliske et coll.. (2016) à tous les patients dont les enregistrements EEG répondaient aux exigences du qHFO
algorithme. Nous avons constaté qu'il existait de nombreux ensembles de données sur les patients qui ne pouvaient pas être facilement appliqués à
l'algorithme qHFO en raison des limitations des données disponibles et des taux d'échantillonnage des équipements.
Cependant, sur les jeux de données qui pourraient être comparés avec notre algorithme de réseau, il y avait un
degré d'accord plus élevé (DOA) avec des cliniciens utilisant un algorithme de réseau plutôt que uniquement le
Algorithme qHFO.
La localisation de l'EZ est actuellement un processus long puisque les cliniciens et les techniciens-
les ciens inspectent visuellement des ensembles de données assez volumineux. À l’ère actuelle de la science des données, il est important de développer
et tester des outils informatiques pour aider à la localisation de la EZ. Un outil informatique d’assistance
non seulement réduirait probablement le temps de surveillance extraopératoire dans l'UEM, coupant ainsi les médicaments-
coûts physiques et diminution des complications associées à la surveillance invasive, mais pourrait aussi
améliorer les taux d’absence de crises, surtout dans les cas les plus difficiles à localiser les patients (c'est à dire., non-
patients IRM lésionnels). En outre, l'algorithme sous-jacent basé sur le réseau qui effectue EZ
la détection favorisera notre compréhension de l'organisation et de la dynamique du cerveau
réseaux dans la maladie épileptique. Nos résultats suggèrent que l'épilepsie modifie la façon dont les différents ganglions
dans le cerveau sont connectés, et que les ganglions malades sont plus susceptibles d'être très centraux dans le
réseau neuronal et ont une signature de centralité élevée.
Neurosciences en réseau
221
je
D
o
w
n
o
un
d
e
d
F
r
o
m
h
t
t
p
:
/
/
d
je
r
e
c
t
.
m
je
t
.
t
/
/
e
d
u
n
e
n
un
r
t
je
c
e
–
p
d
je
F
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
n
e
n
_
un
_
0
0
0
4
3
p
d
/
.
t
F
b
y
g
u
e
s
t
t
o
n
0
7
S
e
p
e
m
b
e
r
2
0
2
3
Analyse de réseau pour localiser la zone épileptogène
MÉTHODES: COLLECTE DE DONNÉES
Les patients inclus dans cette étude ont été traités chirurgicalement pour des crises médicalement insurmontables à quatre heures.
différents centres: l'hôpital Johns Hopkins (JHH), l'Institut National de la Santé (NIH),
le centre médical de l'Université du Maryland (UMMC), et la clinique de Cleveland (CC). Tout pa-
les patients inclus dans cette étude ont subi une surveillance préchirurgicale invasive avec soit un
réseaux de grilles et de bandes ou électrodes de profondeur EEG stéréotaxiques pour la localisation ou la cartographie des crises
des domaines éloquents. Les décisions concernant la nécessité d'une surveillance invasive et le placement de
les réseaux d'électrodes ont été réalisés indépendamment de ce travail et uniquement sur la base de nécessités cliniques.
Le protocole de recherche a été examiné par le Johns Hopkins Institutional Review Board (CISR), le
Institut national des troubles neurologiques et des accidents vasculaires cérébraux IRB, l'Université du Maryland Medi-
Centre cal IRB, et la Cleveland Clinic IRB. L'acquisition de données à des fins de recherche a été
réalisé sans impact sur les objectifs cliniques du séjour du patient. Les données numérisées ont été stockées
dans une base de données approuvée par l'IRB et conforme à la portabilité et à la responsabilité de l'assurance maladie
Acte (HIPAA) règlements (par exemple., serveur hébergé derrière un pare-feu avec accès SFTP et SSH).
Dans les quatre centres, dans le cadre des soins cliniques de routine, jusqu'à trois épileptols certifiés-
les ogistes ont marqué, par consensus, le début électrographique sans équivoque de chaque crise et le
période entre le début et la fin de la crise. Le début de la crise a été indiqué par divers
caractéristiques électrographiques stéréotypées, qui comprennent, mais ne se limitaient pas à, le début du jeûne
activité rythmée, un pic isolé ou un complexe de pointes et d'ondes suivi d'une activité rythmique,
ou une réponse électrocrémentale. Parallèlement à l'examen des enregistrements EEG,
des changements dans le comportement des patients ont été recherchés à partir du segment vidéo des enregistrements vidéo-EEG.
Pour chaque patient, nous avons combiné des notes chirurgicales sur les électrodes correspondant aux résécations
régions et informations de suivi postopératoire sur la façon dont la résection a affecté le patient
convulsions. L'opération a été considérée comme un succès et la zone réséquée a été déterminée pour inclure le
EZ si, au moins six mois après la chirurgie, un patient n'a signalé aucune crise ou était capable de gérer ses
épilepsie avec des médicaments. L'échec a été défini comme l'incapacité de localiser la zone d'intervention du tout., ou si
le patient a continué à avoir des convulsions qui n'étaient pas gérables avec des médicaments après le
résection.
Les enregistrements IEEG ont été acquis via des réseaux de grilles sous-durales, électrodes à bande sous-durale, ou
réseaux d'électrodes en profondeur dans diverses combinaisons déterminées par l'évaluation clinique de pa-
patients avec temporal, occipital, ou des convulsions du lobe frontal. Les grilles sous-durales ont 20 à 64 contacts par
réseau et ont été utilisés en combinaison avec des bandelettes sous-durales avec 4 à 8 contacts ou des réseaux de profondeur,
ayant ainsi 80 à 116 électrodes d'enregistrement par patient au total. Emplacements de contact intracrânien
ont été documentés par un scanner postopératoire co-enregistré avec une IRM préopératoire. Les signaux étaient
acquis à l’aide d’enregistrements iEEG multicanaux continus collectés sur 5 jours en moyenne
(min.: 2 jours; maximum: 10 jours). La surveillance clinique a duré 5 à 10 jours par patient et a inclus
deux à sept crises cliniques. Ensuite, les cliniciens ont découpé ce qu'ils considéraient comme des ensembles de données propres.
et l'a fait passer par un transfert sécurisé pour l'analyse des données.
Il y avait au total 42 sujets analysés rétrospectivement dans cette étude: 7 du NIH, 20
de JHH, 7 de l'UMMC, et 8 de la clinique de Cleveland. Il y avait 26 réussite totale
chirurgies et 16 échec total des opérations chirurgicales. Le nombre total d'électrodes par patient était 111.86 ±
23.89. Le nombre total d'électrodes utilisées dans l'analyse par patient (après élimination des éléments bruyants/défectueux
chaînes, références, ECG, etc.) était 70.82 ± 24.84. La taille de l’EZ cliniquement annoté
(# électrodes) était 8.05 ± 4.34. L'âge d'apparition était 17.21 ± 13.48 ans, alors que tous les patients
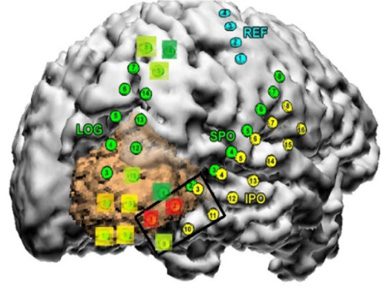
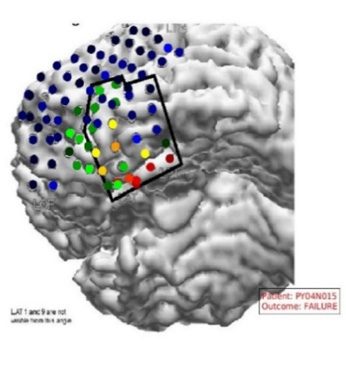
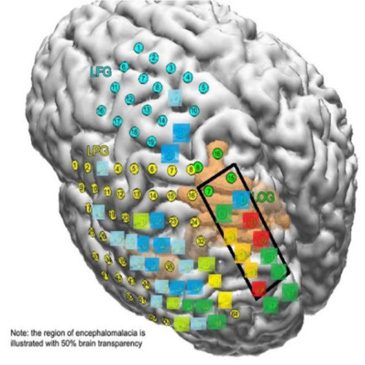
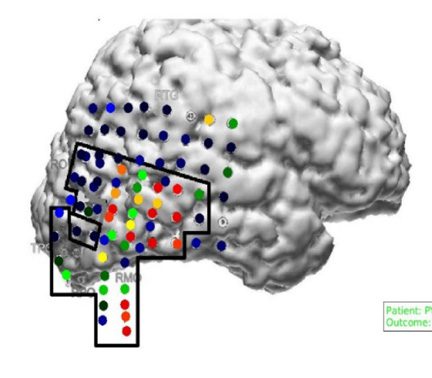
maintenant sont 34.68 ± 12.30 ans. Les groupes de matières pour chaque centre sont présentés dans la figure 2.
Neurosciences en réseau
222
je
D
o
w
n
o
un
d
e
d
F
r
o
m
h
t
t
p
:
/
/
d
je
r
e
c
t
.
m
je
t
.
/
/
t
e
d
u
n
e
n
un
r
t
je
c
e
–
p
d
je
F
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
n
e
n
_
un
_
0
0
0
4
3
p
d
/
t
.
F
b
y
g
u
e
s
t
t
o
n
0
7
S
e
p
e
m
b
e
r
2
0
2
3
Analyse de réseau pour localiser la zone épileptogène
Chiffre 2. Population de cohortes de patients pour différents systèmes d'enregistrement, et dans différents hôpitaux
centres. Montre la répartition des résultats réussis et échoués pour chaque centre.
Technique de surveillance EEG intracrânienne du NIH: ECoG
Sept patients inclus dans cette étude ont été traités chirurgicalement pour des crises pharmacorésistantes au
NIH National Institute of Neurological Disorders and Stroke et a subi une pression invasive-
surveillance gique avec grilles sous-durales pour la localisation des crises ou la cartographie des zones éloquentes.
Les enregistrements ont été acquis avec un système EEG clinique Nihon Kohden. Les signaux IEEG étaient identiques-
a plaidé lors d'un 1 fréquence d'échantillonnage kHz et filtré à l'aide d'un 300 Filtre anticrénelage Hz. Les signaux étaient
référencé à un contact commun placé par voie sous-cutanée sur le cuir chevelu, sur le processus mastoïde,
ou sur la grille sous-durale. Chaque fichier de données stocke les données iEEG continues de tous les canaux et est
généré automatiquement par le système d'acquisition.
Technique de surveillance EEG intracrânienne de l'hôpital Johns Hopkins: ECoG
Vingt patients inclus dans cette étude ont été traités chirurgicalement pour des crises pharmacorésistantes au
Johns Hopkins et a subi une surveillance préchirurgicale invasive avec grille sous-durale et
tableaux de bandes pour la localisation des crises ou la cartographie de zones éloquentes. Les enregistrements ont été acquis
avec un système EEG clinique Nihon Kohden avec un 1 taux d'échantillonnage kHz et un 300 Anticrénelage Hz
filtre, et ont été convertis au format EDF pour le stockage et le traitement ultérieur. Chaque fichier EDF stocke
environ 42 min de données ECoG continues de tous les canaux et est automatiquement généré-
généré par le système d'acquisition. Les dossiers EDF consécutifs couvrent les, sans chevauchement,
fenêtres horaires avec moins de 5 secondes de décalage entre les deux. Les données numérisées ont été stockées dans un stockage approuvé par l'IRB.
base de données conforme aux réglementations HIPAA.
Technique de surveillance EEG intracrânienne UMMC: ECoG
Sept patients inclus dans cette étude ont été traités chirurgicalement pour des crises pharmacorésistantes au
Faculté de médecine de l'Université du Maryland et a subi une surveillance préchirurgicale invasive avec
grille sous-durale et réseaux de bandes pour la localisation des crises ou la cartographie de zones éloquentes. À l'université-
Université du Maryland Medical Center (UMMC), les enregistrements ont été acquis avec un Natus/XLTEK
Inc., Etats-Unis) avec une fréquence d'échantillonnage de 250 à 1 000 Hz et
système (Born Medical Incorporée,
Neurosciences en réseau
223
je
D
o
w
n
o
un
d
e
d
F
r
o
m
h
t
t
p
:
/
/
d
je
r
e
c
t
.
m
je
t
.
/
t
/
e
d
u
n
e
n
un
r
t
je
c
e
–
p
d
je
F
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
n
e
n
_
un
_
0
0
0
4
3
p
d
.
t
/
F
b
y
g
u
e
s
t
t
o
n
0
7
S
e
p
e
m
b
e
r
2
0
2
3
Analyse de réseau pour localiser la zone épileptogène
50Filtre anticrénelage –300 Hz, et ont été convertis au format EDF pour le stockage et d'autres pro-
cessation. Chaque fichier EDF stocke environ 42 min de données ECoG continues de tous les canaux
et est généré automatiquement par le système d'acquisition. Les dossiers EDF consécutifs couvrent les consec-
utile, sans chevauchement, fenêtres horaires avec moins de 5 secondes de décalage entre les deux. Les données numérisées ont été
stocké dans une base de données approuvée par l'IRB et conforme aux réglementations HIPAA.
Technique de surveillance EEG stéréotaxique de la Cleveland Clinic: MANQUER
Huit patients ayant subi une surveillance invasive SEEG de l'épilepsie de la Cleveland Clinic
centre ont été inclus dans cette étude. Le choix de l'emplacement des électrodes était basé sur un préalable-
conférence sur la gestion des patients dans les plantations et a été réalisée indépendamment de la présente étude.
Les critères pour les patients subissant une implantation SEEG ont été examinés par les cliniciens afin de déterminer
éligibilité des patients à l'inscription à l'étude en cours. Si le patient répondait aux critères de l'étude, recherche
le personnel non impliqué dans l'implantation chirurgicale ou les soins post-chirurgicaux a contacté le patient pour
participation potentielle à l’étude.
Pour chaque sujet, environ 8 à 13 électrodes de profondeur placées de manière stéréotaxique ont été im-
planté. Les contacts des électrodes étaient 0.8 mm de diamètre, 2 mm de longueur, et espacé 1.5 mm
à part. Les électrodes de profondeur ont été insérées dans des orientations orthogonales ou obliques à l'aide d'un
plateforme d'implantation chirurgicale robotisée (ROSE, Technologie médicale chirurgicale, Inc., Etats-Unis) permettant l'intracra-
enregistrement négatif depuis le côté, intermédiaire, et/ou des structures corticales et sous-corticales profondes dans un
disposition tridimensionnelle (González-Martínez et al., 2016). La veille de l'intervention chirurgicale, vol-
IRM préopératoires umométriques (T1, contrairement à Multihance 0.1 mmol/kg) ont été obtenus et
utilisé pour planifier en préopératoire les trajectoires des électrodes. Toutes les trajectoires ont été évaluées pour leur sécurité;
toute trajectoire semblant compromettre les structures vasculaires a été ajustée de manière appropriée
sans affecter l’échantillonnage des zones d’intérêt.
Les données électrophysiologiques SEEG ont été acquises à l'aide d'un appareil électrophysiologique clinique conventionnel-
système d'acquisition de biologie (Nihon Kohten 1200, Nihon Kohden Amérique, Etats-Unis) lors d'un échantillonnage
taux de 1 kHz et 300 Filtre anticrénelage Hz. Les données sur les événements comportementaux étaient simultanément ac-
requis lors d'expériences comportementales avec l'électrophysiologie SEEG et stocké pour
analyse ultérieure. Tous les signaux étaient référencés à un contact apposé sur le crâne. Archivé
les données électrophysiologiques n'ont pas été filtrées avant l'analyse hors ligne.
Chaque patient avait des contacts d'électrodes caractérisés en fonction de leur localisation anatomique. Le
les emplacements anatomiques de tous les contacts ont été identifiés grâce à l'inspection de l'imagerie postopératoire-
ing, nécessitant l’accord de deux experts cliniques. Un exemple d'imagerie postopératoire-
l'apport à la détermination de l'emplacement du contact est illustré dans la figure 1. Vues coronales et sagittales
étaient disponibles pour chaque contact.
MÉTHODES: ÉTAPES DE CALCUL
Dans cette étude, notre ensemble de données brutes était constitué d'enregistrements EEG de crises avec 60 s de données être-
avant et après chaque crise. Les données ont été collectées auprès de 42 patients avec au moins deux crises
per patient. Nous avons appliqué des techniques d'analyse de réseau et considéré chaque électrode dans le
Tableau iEEG pour être un nœud dans un réseau. Le processus global de notre algorithme est mis en évidence dans
Chiffre 3. Nous avons calculé la matrice du spectre de puissance croisée pour chaque fenêtre temporelle, puis le cor-
réponse EVC, puis nous avons formé une fonction de pondération gaussienne qui attribuait une vraisemblance
à chaque électrode pour être dans la zone EZ. Après avoir calculé la carte thermique pour la zone économique prédite
jeu d'électrodes, nous les avons comparés aux électrodes cliniques pour les succès et les échecs
résultats chirurgicaux. Nous montrons les résultats pour chaque centre séparément, et aussi tous les patients regroupés
224
Spectre de puissance croisée:
La transformée de Fourier entre deux
paires de séries chronologiques iEEG (c'est à dire., deux
différents canaux).
Fonction de pondération gaussienne:
Une fonction distribuée gaussienne qui
applique des poids à différents points de
l'espace PCA.
Neurosciences en réseau
je
D
o
w
n
o
un
d
e
d
F
r
o
m
h
t
t
p
:
/
/
d
je
r
e
c
t
.
m
je
t
.
t
/
/
e
d
u
n
e
n
un
r
t
je
c
e
–
p
d
je
F
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
n
e
n
_
un
_
0
0
0
4
3
p
d
/
t
.
F
b
y
g
u
e
s
t
t
o
n
0
7
S
e
p
e
m
b
e
r
2
0
2
3
Analyse de réseau pour localiser la zone épileptogène
je
D
o
w
n
o
un
d
e
d
F
r
o
m
h
t
t
p
:
/
/
d
je
r
e
c
t
.
m
je
t
.
/
t
/
e
d
u
n
e
n
un
r
t
je
c
e
–
p
d
je
F
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
n
e
n
_
un
_
0
0
0
4
3
p
d
.
/
t
F
b
y
g
u
e
s
t
t
o
n
0
7
S
e
p
e
m
b
e
r
2
0
2
3
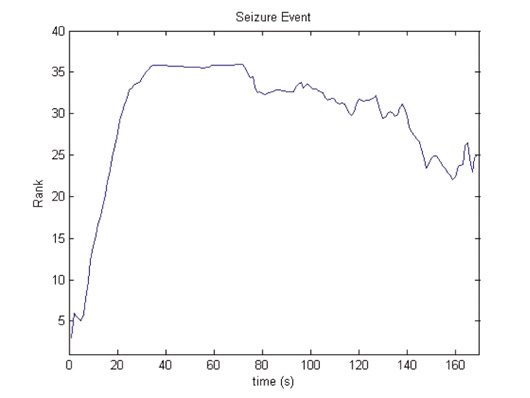
Chiffre 3. Étapes informatiques pour la localisation du début des crises: l'algorithme traite l'ECoG brut pour
calculer la séquence de la matrice de contiguïté A(t). De cette séquence, UN(t), il calcule la séquence
des principaux vecteurs propres, v(t), comme mesure de centralité du réseau, l'EVC. L'algorithme convertit ensuite EVC
dans la séquence de centralité de rang r(t). De cette séquence, r(t), l'algorithme calcule une carte thermique
qui génère des prédictions de la zone économique. L'ombrage jaune indique l'EVC de la première électrode évoluant
dans le temps dont le rang central, r1(t), est illustré dans l'intrigue.
ensemble. Notez que nous avons entraîné la fonction de pondération gaussienne uniquement en utilisant la pa d'un centre.-
patients, afin que nous puissions tester nos résultats dans tout le centre. Les procédures cliniques peuvent varier davantage de
centre à centre par rapport à la variabilité au sein du centre, c'est donc une approche conservatrice pour s'entraîner
en utilisant un centre, puis testez sur tous les autres centres pour voir si notre analyse est valable dans l'ensemble
différentes procédures cliniques. Tout Matlab (R2016b) et Python (v 2.7) le code est accessible au public
en ligne sur Li (2018).
Prétraitement des données
Toutes les données ont été soumises à un filtrage numérique avec un filtre Notch Butterworth. 4, mis en œuvre dans
Matlab avec la fonction f ilt f ilt (gammes de fréquences de 59.5 à 60.5). En général, Les données EEG sont
connu pour être bruyant et les schémas de référencement peuvent jouer un rôle important dans les données en aval
analyse. Nous avons décidé d'appliquer un schéma commun de référencement moyen aux données avant
analyse (Ludwig et coll., 2009). Ici, nous prenons un signal moyen de toutes les électrodes d'enregistrement
et soustrayez-le des électrodes. Il a été démontré que cela produit des résultats plus stables et
rejette le bruit corrélé sur de nombreuses électrodes (Gliske et coll., 2016). Nous nous sommes assurés d'ex-
inclure toutes les électrodes issues d'analyses ultérieures si elles ont été informées de la présence d'artefacts dans leur
enregistrement par des cliniciens.
Calculer et classer la centralité des nœuds au fil du temps
La centralité du réseau pour chaque nœud a été calculée chaque seconde à l'aide d'un 2.5 s fenêtre coulissante
glisser chaque seconde 60 s avant la saisie, pendant la crise, et 60 s après une crise d'au moins deux
événements de saisie. Pour chaque fenêtre, le réseau cérébral a d’abord été représenté par une connectivité
Référencement moyen commun:
Un schéma de référencement EEG dans lequel
un échantillon de moyenne de tous les enregistrements
les sites sont pris et sont utilisés comme
signal de référence pour toutes les électrodes.
Neurosciences en réseau
225
Analyse de réseau pour localiser la zone épileptogène
matrice (Pêcheur, 2012), en calculant tous les spectres de puissance croisée par paire entre les signaux dans
la bande de fréquence gamma (30–90 Hz); c'est,
Aij =
(cid:2) 90Hz
30Hz
(Pi( F )PJ( F ))df ,
(1)
où Pi, Pj sont les grandeurs de la transformée de Fourier de la série temporelle dans la fenêtre
enregistré à partir d'électrodes je, j, et Aij est l'élément de la matrice de connectivité et est la contiguïté
entre les nœuds i et j. Nous avons choisi la bande gamma car la bande de fréquence gamma a
présentait souvent la plus grande modulation de puissance entre les périodes de non-convulsion et de crise. Il a
On pense qu'il est corrélé au pic neuronal et à l'activité de l'IRMf et transporte donc des informations
dans des enregistrements aussi invasifs (Gotman, 1983; Worrell et coll., 2004; Wu & Gotman, 1998).
L'importance de chaque électrode pour la connectivité du réseau a été mesurée par la force
et le nombre de connexions qu'il établit avec d'autres électrodes, appelé centralité. Nous avons utilisé
la centralité du vecteur propre (EVC) pour mesurer la connectivité de chaque électrode, comme l'a montré EVC
modèles reproductibles intéressants sur les événements de crise dans notre étude précédente (Burns et coll., 2014). Le
L'EVC d'une électrode est définie comme la somme des EVC de toutes les autres électrodes pondérées par leur
connectivité, qui mesure l'influence relative d'un nœud au sein du réseau. L'EVC de
toutes les électrodes sont calculées implicitement comme
EVC(je) = λ
N
∑
j=1
AijEVC(j).
(2)
λ est la valeur propre principale de la matrice de connectivité A et l'EVC est alors la valeur propre principale
vecteur propre de A. En termes simples, l'EVC d'un nœud du réseau (électrode) est proportionnel
à la somme des EVC de ses voisins (nœuds auxquels il est connecté). C'est, un nœud est important s'il
est (un) connecté à quelques nœuds eux-mêmes très importants ou si c'est le cas (b) connecté à un
très grand nombre de nœuds peu importants. Les principaux vecteurs propres de la matrice de connectivité-
ces ont été calculés numériquement à chaque seconde lors des enregistrements de la connectivité
matrices. Enfin, le vecteur EVC pour chaque seconde a été converti en un vecteur classé contenant
valeurs 1 à N, où un 1 a été placé dans la composante d’EVC qui avait la plus petite centralité
et un N a été placé dans la composante d'EVC qui avait la plus grande centralité.
Normaliser les signaux d’évolution des rangs
Suivant, nous avons normalisé les signaux d'évolution des rangs (l'EVC) pour chaque électrode du X (temps) et
Oui (centralité du classement, c'est à dire., nombre d'électrodes) instructions. Cela a été fait pour que nous puissions comparer
signaux provenant de différents patients qui ont un nombre variable d'électrodes et des crises variables
durées entre individus et au sein des individus. Pour normaliser le long de l'axe X, nous non plus
étiré (interpolé) ou rétréci (simplement sous-échantillonné à un taux d'échantillonnage inférieur) chacun classé
Signal EVC pendant une période de crise de telle sorte que tous les signaux étaient 500 points de données en longueur. La plupart
Les signaux EVC classés étaient inférieurs 500 s de longueur, donc la majorité des signaux de centralité du rang
ont été étirés par interpolation linéaire (en utilisant la fonction interp1 dans Matlab) préserver le
forme du signal lors d'une crise. Pour normaliser le long de l'axe Y, nous avons augmenté le classement
centralité entre 0 et 1 en divisant par le nombre d'électrodes. Plus loin, pour
comparer l'EVC classé de manière quantifiable, nous avons normalisé tous les X, Y normalisé
signaux tels que le signal de centralité intégré à 1. Nous avons divisé la centralité de rang normalisée
Neurosciences en réseau
226
je
D
o
w
n
o
un
d
e
d
F
r
o
m
h
t
t
p
:
/
/
d
je
r
e
c
t
.
m
je
t
.
/
/
t
e
d
u
n
e
n
un
r
t
je
c
e
–
p
d
je
F
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
n
e
n
_
un
_
0
0
0
4
3
p
d
.
/
t
F
b
y
g
u
e
s
t
t
o
n
0
7
S
e
p
e
m
b
e
r
2
0
2
3
Analyse de réseau pour localiser la zone épileptogène
par aire sous la courbe. Cette normalisation convertit chaque signal en une densité de probabilité
fonction,
R.(¯t) = EVC(t)/N,
(3)
¯t
où R(¯t) est le signal de rang normalisé dans le temps après division par le nombre d'électrodes
et ¯R(¯t) est le signal de rang normalisé au temps normalisé ¯t.
(4)
¯R(¯t) =
(cid:3)
R.(¯t)
R.(¯t) ¯dt
,
je
D
o
w
n
o
un
d
e
d
F
r
o
m
h
t
t
p
:
/
/
d
je
r
e
c
t
.
m
je
t
.
t
/
/
e
d
u
n
e
n
un
r
t
je
c
e
–
p
d
je
F
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
n
e
n
_
un
_
0
0
0
4
3
p
d
/
t
.
F
b
y
g
u
e
s
t
t
o
n
0
7
S
e
p
e
m
b
e
r
2
0
2
3
Calculer le vecteur de caractéristiques à partir de signaux de classement normalisés
Pour chaque signal normalisé, nous avons extrait les déciles dans le temps, les endroits où le signal
s'intègre également à 10% de la surface totale sous la courbe, c'est, points en temps normalisé
où le signal s'intègre à 0.1, 0.2, 0.3, et ainsi de suite jusqu'à ce que la fin du signal soit atteinte.
Cela donne un vecteur à 10 dimensions pour chaque signal qui sert de vecteur de caractéristiques.
Attribution du poids des électrodes en fonction des vecteurs de caractéristiques
Une fois que nous avons calculé les vecteurs de caractéristiques pour chaque signal, nous avons projeté les fonctionnalités dans un principe 2D-
composant unique (PC) espace. Cela a été fait en supposant que chaque vecteur de caractéristiques est un observatoire.-
tion, l'analyse a donc été effectuée dans l'espace x temps. Nous avons effectué une analyse PC et tracé
les caractéristiques de toutes les électrodes et des patients projetées sur le premier et le deuxième PC. Chaque
électrode (point de données dans la figure 4A) était étiqueté selon que l'électrode se trouvait ou non dans le
Région EZ annotée cliniquement et si la résection chirurgicale a été un succès ou un échec. Nous
puis créé une fonction de pondération sur l'espace PC 2D, qui attribuerait un poids à un
électrode en fonction de leur emplacement dans l'espace PC.
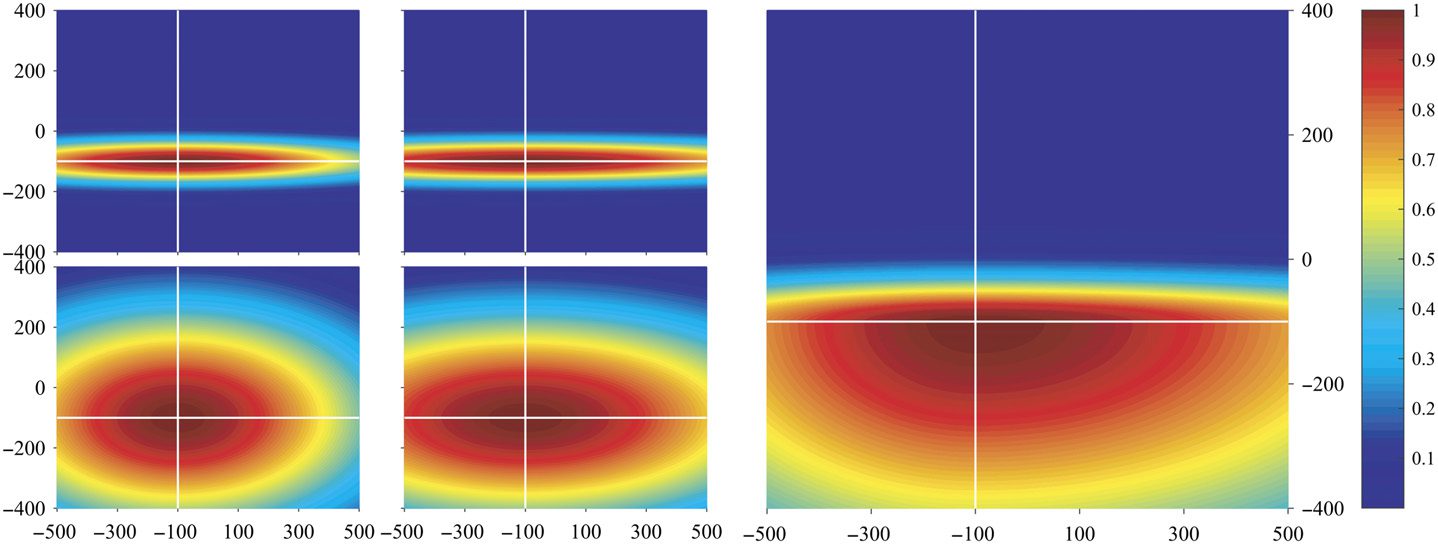
Pour générer cette fonction de pondération, nous l'avons discrétisé en partitions carrées de taille égale
(100 × 100 le long des première et deuxième composantes principales). La signature de rang normalisée moyenne
sur tous les points de données a été calculé pour chaque partition. Les signatures pour les quatre coins
les partitions sont illustrées à la figure 4A. Les formes des signatures de rang normalisées moyennes à travers
les partitions changent de manière quelque peu continue. En se déplaçant verticalement depuis le bas du
Espace PC vers le haut, les signatures de rang passent d'une forme concave à une forme convexe. Mobile
de gauche à droite, la signature se déplace horizontalement: avant (À droite) si la partition est au
en bas de l'espace PC, et en arrière (À gauche) si en haut de l'espace PC.
Notre hypothèse est que la signature en arc affichée en bas à gauche de la figure 4A représente
les signatures de la EZ car c'est la région de l'espace PC qui a la plus isolée
canaux provenant de patients ayant obtenu des résultats positifs (vert + points). En fait, le robot-
La partie tom de la grille PC montre la signature de l'arche. Donc, la fonction de pondération est réglée
être le plus élevé dans ces régions et décroître en fonction de la distance par rapport à ces régions. Nous de-
a défini une fonction de pondération comme étant la somme de quatre fonctions bivariées de type Gaussien (Équation 5,
Figure 4B) comme le montre l'équation 5. L'espace PC 2D est divisé en quatre quadrants définis par
une origine. Voir la figure 4B (gauche) avec origine (−100, −100).
Origine de la formation de la fonction de pondération gaussienne
Laissez-en un de côté:
Une procédure de formation pour un algorithme
cela laisse un point de données pendant
un pass-through de la formation.
Dans chaque quadrant, la fonction bivariée de type gaussienne a été initialisée avec les formes de
Figure 4A. La matrice de covariance dans chaque quadrant a été calculée comme la covariance de l'échantillon
à partir des points de données dans ce quadrant. L'origine des quatre quadrants est le vecteur moyen,
qui est formé. Nous avons suivi une procédure de formation sans intervention sur l'échantillon de 20 patients
Neurosciences en réseau
227
Analyse de réseau pour localiser la zone épileptogène
je
D
o
w
n
o
un
d
e
d
F
r
o
m
h
t
t
p
:
/
/
d
je
r
e
c
t
.
m
je
t
.
/
/
t
e
d
u
n
e
n
un
r
t
je
c
e
–
p
d
je
F
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
n
e
n
_
un
_
0
0
0
4
3
p
d
.
t
/
F
b
y
g
u
e
s
t
t
o
n
0
7
S
e
p
e
m
b
e
r
2
0
2
3
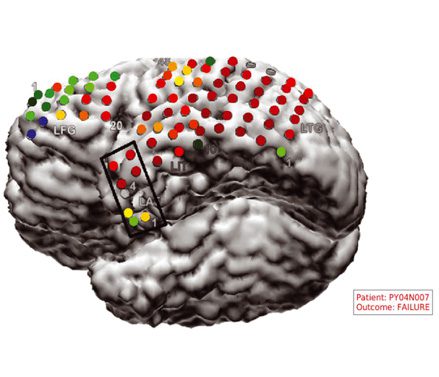
(UN) Distribution des premier et deuxième composants PCA. Points dans l'espace PC: 1. Vert +: concernant-
Chiffre 4.
électrodes sectionnées dans des résultats positifs, 2. Rouge •: électrodes non réséquées avec des résultats positifs,
3. Noir +: électrodes réséquées en cas d'échec, et 4. Noir •: électrodes non réséquées en échec
résultats. Les graphiques dans chacun des quatre encarts montrent le signal de centralité de rang normalisé moyen pour
points dans les régions délimitées par des rectangles orange. Les régions ombrées dans les parcelles indiquent la
1 limites de l'écart type. Les lignes vertes et rouges dans les tracés indiquent le début et la fin d'un
épisode de crise, respectivement. Le cercle jaune met en évidence la région d'intérêt, où il y a
de nombreux marqueurs verts. (B) Un exemple de la fonction de pondération gaussienne, où la couleur représente-
envoie le poids d'une électrode se trouvant dans la zone EZ. Les quatre tracés du côté gauche représentent
la fonction de pondération gaussienne pour chaque quadrant, respectivement. Le tracé de droite est la somme de
les quatre fonctions gaussiennes, ce qui donne la fonction de pondération gaussienne finale.
Neurosciences en réseau
228
Analyse de réseau pour localiser la zone épileptogène
collecté à JHU. Nous avons choisi JHU parce qu'il comptait le plus grand nombre de patients collectés au sein de
centre et représenterait toujours moins que 50% du total des patients. La moyenne des quatre quad-
les diatribes sont optimisées pour maximiser le DOA. Dans la figure 4B, ceci est montré comme (−100, 100), lequel
a été trouvé à la fin. Une fois la moyenne optimisée trouvée, puis la Gaussienne des quatre quadrants
les fonctions, wi(X, y), sont combinés linéairement avec une fonction échelon Heaviside pour obtenir le Gaus final-
fonction de pondération sianienne, w(X, y). Cette dernière fonction de pondération gaussienne, w(X, y), est utilisé pour
attribuer des poids à tous les EVC suivants de chaque électrode pour chaque patient. Cela produit à son tour
la probabilité que chaque électrode se trouve dans l'ensemble EZ.
w(X, y) =
4
∑
je = 1
Salut(X, y)wi(X, y),
où
(cid:4)
wi(X, y) = exp
ai – facteur de décroissance exponentielle pour le ième quadrant;
(cid:7)
−αi(x − µ)T∑−1
(x − µ)
(cid:7)
(cid:6)
(cid:6)
;
je
(cid:5)
x−
X
y
, et µ −
μx
μy
définir la position et le vecteur moyen, respectivement;
∑je – matrice de covariance du ième quadrant;
Salut(X, y) = Th(x − µx)Ème(y − μy) – Θ est la fonction échelon lourde; et
(X, y) ∈ ème quadrant.
Calcul du degré d'accord et analyse statistique
Pour chaque crise, pour chaque patient du NIH, UMMC, et CC, nous avons généré un ensemble d'élec-
trodes avec leur heatmap (défini par les poids des électrodes; voir la figure 3), qui peut être inter-
interprété comme leur probabilité d'être dans la zone euro. Pour chaque enregistrement de crise, nous avons ensuite calculé
le degré d'accord entre les probabilités EZ calculées et les annotations cliniques du
NON. La vraisemblance a été calculée à l'aide de la fonction de pondération gaussienne entraînée comme décrit
dans la sous-section précédente. Alors, un seuil α = 0.3, 0.6, 0.9 a été appliqué à chaque carte thermique,
et l’ensemble d’électrodes dont les probabilités dépassaient α ont été définis comme l’EZ de l’algorithme.
(ZAE). L'AEZ a ensuite été comparé à l'EZ annoté cliniquement. (À TRAVERS) en utilisant ce qui suit
degré d'accord (DOA) statistique:
DOA =
(VIA ∩ AEZ)
À TRAVERS
−
(
¯CEZ ∩ AEZ)
¯CEZ
.
(6)
Notons que ¯S est le complément de l’ensemble S, et que D ∈ [−1, 1], où DOA = 1 implique
accord parfait et DOA < 0 is less agreement.
Across all patients, electrodes, and seizure events, we have a collection of DOA values. We
then derive two distributions: (a) the distribution of DOA for all electrodes implanted in patients
who had successful treatments, and (b) the distribution of DOA for all electrodes implanted
in patients who had failed treatments. We then test whether there is a significant difference in
DOA distribution between these two patient groups using the Wilcoxon rank sum test to test
for statistical differences. This nonparametric test was selected, as the data are not guaranteed
to meet the normality conditions for a Student’s t test (Whitley & Ball, 2002). In addition, we
also added an across-center analysis where we combine all the data and test whether the DOA
distributions for successful versus failed outcomes are significantly different.
Network Neuroscience
229
(5)
l
D
o
w
n
o
a
d
e
d
f
r
o
m
h
t
t
p
:
/
/
d
i
r
e
c
t
.
m
i
t
.
/
t
/
e
d
u
n
e
n
a
r
t
i
c
e
-
p
d
l
f
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
n
e
n
_
a
_
0
0
0
4
3
p
d
.
/
t
f
b
y
g
u
e
s
t
t
o
n
0
7
S
e
p
e
m
b
e
r
2
0
2
3
Network analysis to localize the epileptogenic zone
On top of this analysis, we also add a min-max scaling to normalize the degree of agree-
ments within each center, so that success and failure could be compared at the same scale.
High-Frequency Oscillator: qHFO Detector
We compared our algorithm with the qHFO algorithm presented in Gliske et al. (2016), which
uses a sensitive HFO detector, then redacts HFOs that were produced by artifacts. Previous
work has shown that sampling rates of 1000 Hz are capable of recording HFOs, but only cap-
ture 60% of the events Gliske et al. (2016). Therefore, we only analyzed patients with sampling
rates ≥ 1,000 Hz and with available interictal data. This resulted in three patients from NIH
and two patients from JHU, with a total of 13 separate recorded datasets. The datasets here
analyzed had an average recording of 7.1 min, 83 total electrodes analyzed, and 10 electrodes
within the clinically annotated EZ set. Using the qHFO algorithm on this data required a few
minor adaptions.
We used a single common average reference applied to all analyzed intracranial electrodes
(as described earlier), rather than separating the referencing between depth-electrode channels
and grid channels as was done in Gliske et al. (2016). The popDet artifact rejection method
also could not be used, as it requires sampling rates of at least 2,000 Hz.
RESULTS
Every patient (n = 42) with at least two seizures was analyzed (total of 113 seizures), with 20
of the patients from JHU used to train the final Gaussian weighting function. The output of
the process for each seizure recording is each electrode’s likelihood of being in the EZ. These
likelihood scores are in turn used to produce a heatmap that can be overlaid on a brain MRI
to show the relative predicted EZ region for a certain patient. Figure 5 shows a few examples
of heatmaps for three patients who had successful outcomes and three patients with failed
l
D
o
w
n
o
a
d
e
d
f
r
o
m
h
t
t
p
:
/
/
d
i
r
e
c
t
.
m
i
t
.
t
/
/
e
d
u
n
e
n
a
r
t
i
c
e
-
p
d
l
f
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
n
e
n
_
a
_
0
0
0
4
3
p
d
t
.
/
f
b
y
g
u
e
s
t
t
o
n
0
7
S
e
p
e
m
b
e
r
2
0
2
3
Figure 5. This figure shows an example overlay of the algorithm’s heatmap of likelihood on a
brain scan for six patients (three successful and three failed outcomes). The red region shows our
predicted onset zone and the black outlines represent where the clinicians performed a resection.
The orange, yellow, green, and blue regions represent lower likelihoods for that specific electrode
being within the EZ set as predicted by the algorithm.
Network Neuroscience
230
Network analysis to localize the epileptogenic zone
Table 1. HFO results for the two patients with interictal data from NIH. Only two datasets (two
patients) showed HFO rates not identically zero. Only one dataset had an HFO analysis with an
electrode within the clinically annotated set.
Patient
JH1
JH3
pt1aslp1
pt1aslp2
pt1aw1
pt1aw2
pt2aslp1
pt2aslp2
pt2aw1
pt2aw2
pt3aslp1
pt3aslp2
pt3aw1
Duration (seconds)
1,800
1,800
405
498
425
414
376
419
397
664
362
379
363
Identification by HFO
Rates identically zero
No anomalously high channels
Rates identically zero
Rates identically zero
Rates identically zero
Prediction has been made ‘AD1’
Rates identically zero
Rates identically zero
Rates identically zero
Rates identically zero
Rates identically zero
Prediction has been made ‘SFP6’
Rates identically zero
l
D
o
w
n
o
a
d
e
d
f
r
o
m
h
t
t
p
:
/
/
d
i
r
e
c
t
.
m
i
t
.
t
/
/
e
d
u
n
e
n
a
r
t
i
c
e
-
p
d
l
f
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
n
e
n
_
a
_
0
0
0
4
3
p
d
t
.
/
f
b
y
g
u
e
s
t
t
o
n
0
7
S
e
p
e
m
b
e
r
2
0
2
3
outcomes. For the three successful patients, the AEZ lies entirely within the resected regions,
suggesting a high DOA between the AEZ and CEZ. For one of the failed patients, the resected
region and the AEZ do not overlap, that is, DOA is low. For the other failed patient, the AEZ
is a very small set, suggesting that the EZ may not be appropriately covered by the electrode
implantation.
In our comparative HFO analysis, we analyzed 13 segments of data from five patients. Of
the 13 files, most patients have no HFOs, even at 1,000 Hz sampling rate (see Table 1). Only
three data segments had HFO detections, but one of them did not have an anomalous grouping
suggestive of the EZ (30% of the total recording time from all 13 data segments). In JH3, there
were HFOs, but no channels had an anomalous rate high enough to be predicted within the
EZ set. In NIH pt1aw2 and pt3alsp3, both only had a single channel predicted to be in the EZ.
This prediction was in concordance with clinically annotated EZ in pt1 but not in pt3.
The lower sampling rate and short time segments are not ideal for automated HFO analysis,
as is apparent from these results. In our network analysis, we had a high DOA with pt1 (0.62),
while a relatively lower DOA for pt3 (−0.16). It seemed that for pt3, HFO analysis completely
disagreed with clinical annotations, while the network analysis found more electrodes then
the clinically annotated EZ, which led to lower DOA. For pt1, the network analysis also high-
lighted the same electrode as being in the EZ set. This shows how HFO and network analysis
can complement each other in analyzing different sections of the data. Based on our limited
comparisons due to inherent data limitations, our analysis is more capable of identifying the
full clinically annotated EZ than HFOs in this specific dataset.
In Figure 6, we show the DOA for datasets collected from the test datasets (the three clin-
ical centers: UMMC, NIH, CC) for three different threshold values, α, that are placed on the
likelihood distribution (electrodes with likelihood greater then threshold are placed in the EZ
set). The resulting DOA after training the Gaussian weighting function for JHU are shown in
Supplementary Table 5 (Li et al., 2018). It also shows the same trend as seen in Figure 6. As
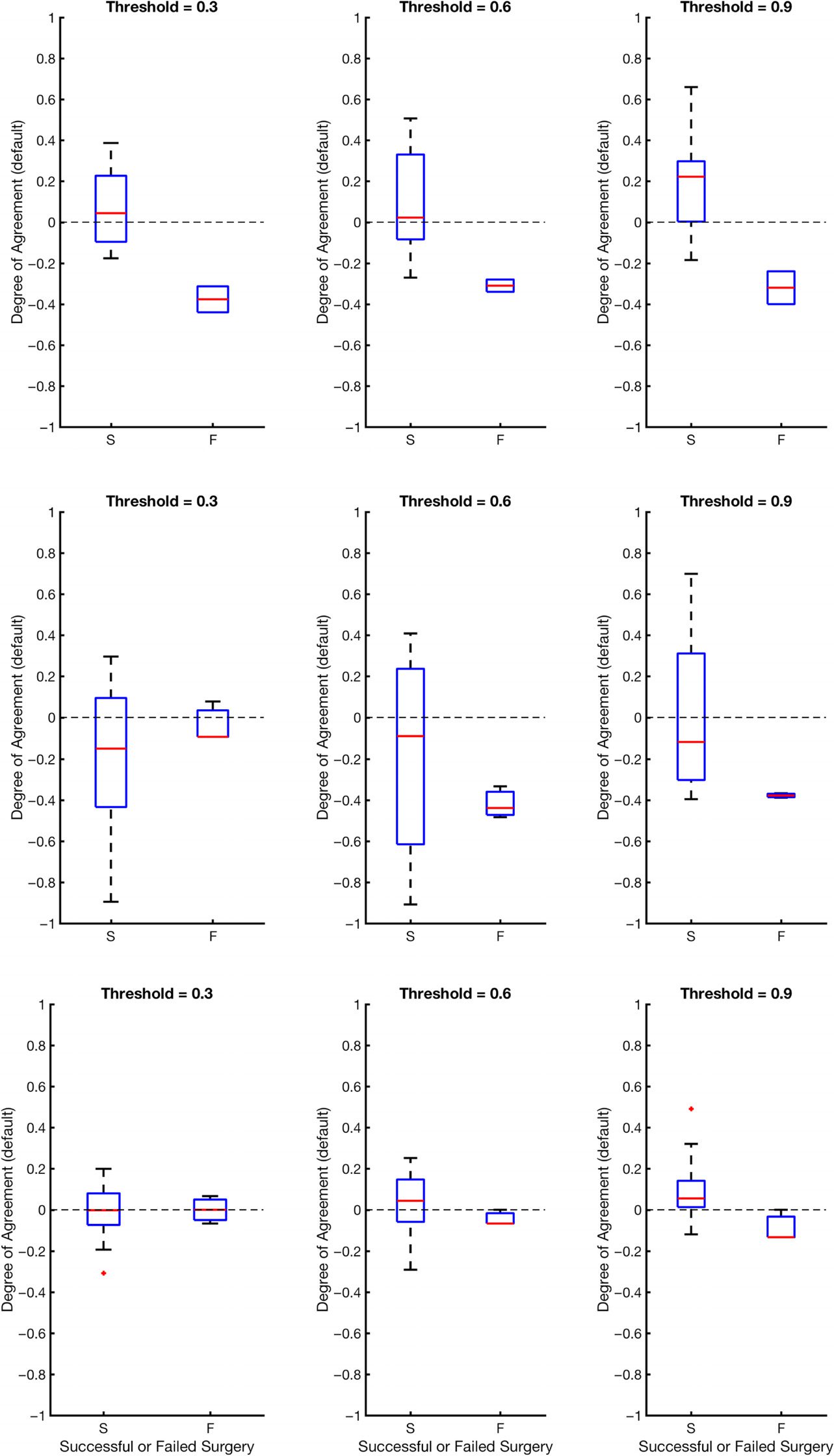
illustrated in Figure 6, the general trend is that the DOA distributions for successes and failures
separate more as α increases, and α = 0.9 appears to be an operative threshold that shows a
positive DOA for successes and a negative DOA for failed outcomes. For α = 0.9, the statistics
Network Neuroscience
231
Network analysis to localize the epileptogenic zone
l
D
o
w
n
o
a
d
e
d
f
r
o
m
h
t
t
p
:
/
/
d
i
r
e
c
t
.
m
i
t
.
/
/
t
e
d
u
n
e
n
a
r
t
i
c
e
-
p
d
l
f
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
n
e
n
_
a
_
0
0
0
4
3
p
d
.
/
t
f
b
y
g
u
e
s
t
t
o
n
0
7
S
e
p
e
m
b
e
r
2
0
2
3
Figure 6. This figure shows degrees of agreement using the degree of agreement index between
our algorithm and clinical annotations for successful and failed surgical resections. The dashed line
at DOA = 0 represents neither agreement nor disagreement. The red line is the average DOA, and
the blue box is the box plot of the DOA; −1 is a perfect disagreement between the algorithm and
clinical set, while 1 is a perfect agreement between the algorithm and clinical set.
Network Neuroscience
232
Network analysis to localize the epileptogenic zone
Table 2. Degree of agreement results for α = 0.9 with average ± standard deviation from each
clinical center and also the resulting p value from the Wilcoxon rank-sum test. All centers show
a significant difference between success and failure cases. Note JHH is used in the training of the
Gaussian weighting function.
Center
UMMC
NIH
CC
*JHH
All
DOA statistics for success
0.09 ± 0.15
0.21 ± 0.25
0.01 ± 0.38
0.21 ± 0.23
DOA statistics for failure
−0.09 ± 0.08
−0.32 ± 0.11
−0.38 ± 0.01
0.08 ± 0.25
0.14 ± 0.27
0.00 ± 0.27
P value
0.027
0.020
0.024
0.016
0.002
for DOA (mean and standard deviation) are given in Table 2 for each center and across all
centers together. By applying a Wilcoxon rank-sum test, we also see a significant difference at
significance level 0.05 for all centers at threshold level of 0.9. At each center, there is a trend
of the DOA that is a function of clinical outcome of the patient. This is consistently shown
across recording platform (ECoG for UMMC, NIH and SEEG for CC) and patient population.
In all cases, as the threshold increases from 0.3 to 0.9, the difference of DOA between success-
ful and failed cases increases. If there is low DOA with the algorithms EZ and the clinically
annotated EZ and the patient is a failed outcome, then this may be a case of mislocalization.
If, on the other hand, there is no visible EZ from the algorithm (all weights are low), then the EZ
may not be in the vicinity of the electrode, suggesting a possible misplacement of electrodes.
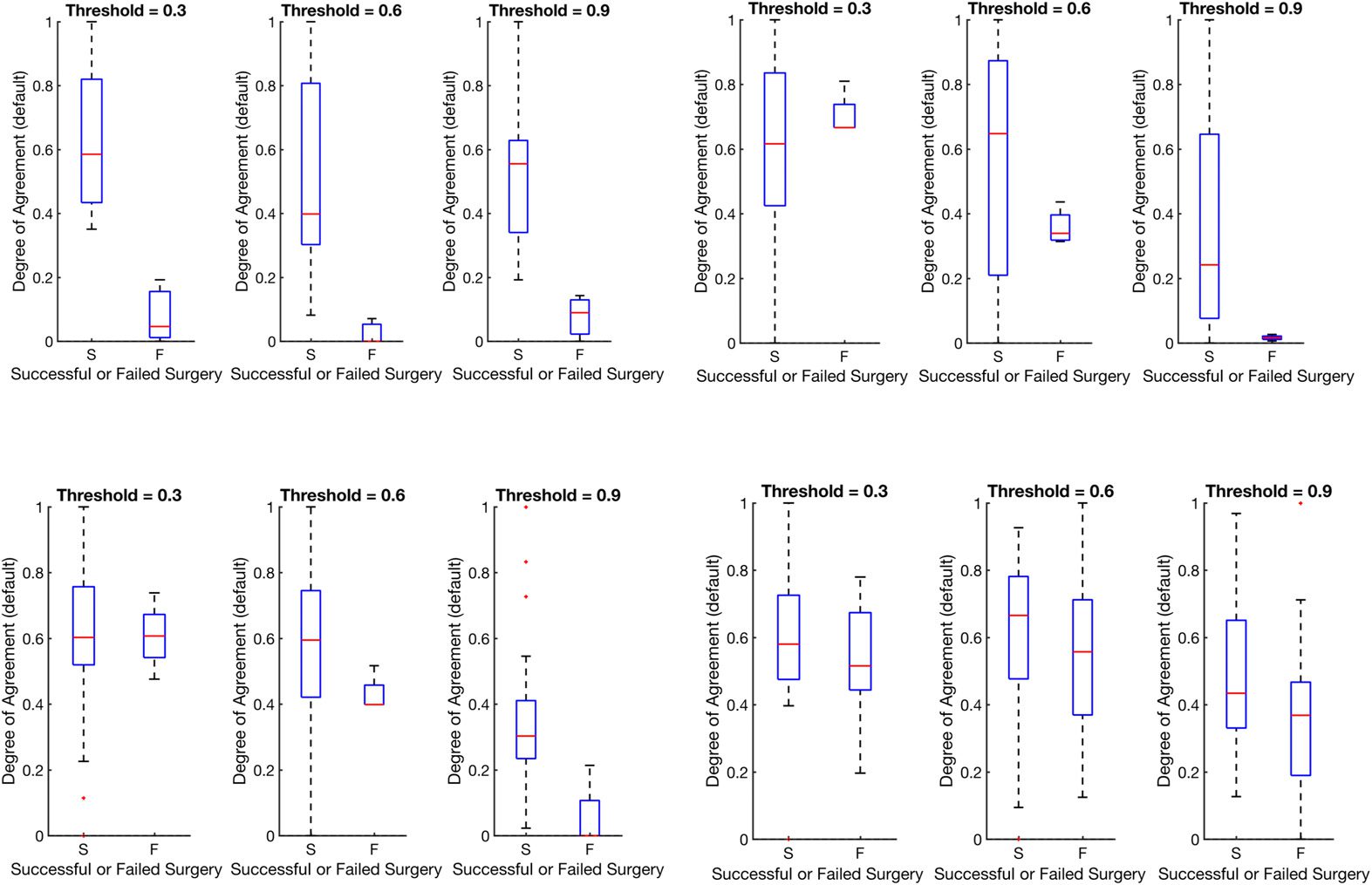
We also show in Figure 7 that there is no bias due to center (results are shown in Table 3.
All centers, when normalized, show a significant difference between successes and failures.
l
D
o
w
n
o
a
d
e
d
f
r
o
m
h
t
t
p
:
/
/
d
i
r
e
c
t
.
m
i
t
.
/
t
/
e
d
u
n
e
n
a
r
t
i
c
e
-
p
d
l
f
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
n
e
n
_
a
_
0
0
0
4
3
p
d
.
/
t
f
b
y
g
u
e
s
t
t
o
n
0
7
S
e
p
e
m
b
e
r
2
0
2
3
Figure 7. This figure shows distributions of the degree of agreement for every center including JHU
after min-max normalization to compare each center on the same scale of success versus failure.
Note that min-max normalization scales all distributions between 0 and 1.
Network Neuroscience
233
Network analysis to localize the epileptogenic zone
Table 3. Degree of agreement results for α = 0.9 with average ± standard deviation from each
clinical center after min-max scaling and also the resulting p value from the Wilcoxon rank-sum
test. All centers show a significant difference between success and failure cases.
Center
UMMC
NIH
CC
*JHH
All
DOA statistics for success
0.35 ± 0.23
0.54 ± 0.23
0.36 ± 0.34
0.50 ± 0.23
DOA statistics for failure
0.05 ± 0.11
0.08 ± 0.07
0.02 ± 0.01
0.36 ± 0.24
0.45 ± 0.27
0.29 ± 0.25
P value
0.0057
0.0061
0.0016
0.0158
0.0005
The large variation is due to the varying number of electrodes implanted per patient and the
varying size of the clinical EZ hypothesis. However, all centers show significant difference
when compared with a Wilcoxon rank-sum test.
In the case that a patient has failed outcomes, we would not expect to see a perfect dis-
agreement DOA score of −1 because of the above reasons. There may have been no visible EZ
recorded from the electrode network, or the EZ may not have been fully resected (but part of it
was still clinically annotated). It is also important to note that when a patient has a successful
surgical outcome, clinicians remove a large portion of the brain, which is a superset of the
clinically annotated EZ. It is not certain that all clinically annotated EZ electrodes are actually
part of the true underlying EZ, so we would expect some deviation from perfect agreement
with the clinically annotated EZ (e.g., we should not expect to see a perfect DOA score of 1
for successful patients).
DISCUSSION
The definition of the EZ, including its anatomical and electrophysiological signatures, has been
an evolving and controversial topic since the foundation of modern epilepsy surgery. The EZ,
defined as the site of primary organization of the ictal discharge, refers to the cortical ar-
eas connected together through an excessive synchronization at seizure onset (Talairach &
Bancaud, 1973; Wendling, Chauvel, Biraben, & Bartolomei, 2010). Fast activity (FA) at ic-
tal onset has been clinically accepted as the main feature of the EZ since the beginning of
the invasive monitoring era, particularly in the SEEG literature (Talairach & Bancaud, 1973).
Since the development of subdural ECoG recordings, much attention has also been paid to the
time precedence of phasic transients, especially spiking activities (Boonyapisit et al., 2003;
Palmini et al., 1995). In the last 15 years, identification of high-frequency oscillations (HFO)
during interictal and ictal periods in experimental models reoriented research interest toward
high-gamma activities in human epilepsies as a potential EZ marker (Bragin et al., 2002;
Matsumoto et al., 2013; Zijlmans et al., 2012). In parallel, DC recordings exemplified the con-
fast and ultra-slow frequencies (Gnatkovsky et al., 2014; Ikeda et al., 1996;
comitance of
Thompson et al., 2016; Wu & Gotman, 1998), which could be used as potential biomarkers
of the EZ.
Although clinical definitions have been explored, a network-based operational definition
of the EZ is currently not well defined in the literature. Novel computational network analyses
may overcome some of the challenges associated with more conventional invasive monitoring
recordings methods. In this study, we analyze how centrality signatures of electrode recordings
within an epileptic network change over time and how they relate to clinical annotations from
Network Neuroscience
234
l
D
o
w
n
o
a
d
e
d
f
r
o
m
h
t
t
p
:
/
/
d
i
r
e
c
t
.
m
i
t
.
/
t
/
e
d
u
n
e
n
a
r
t
i
c
e
-
p
d
l
f
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
n
e
n
_
a
_
0
0
0
4
3
p
d
.
/
t
f
b
y
g
u
e
s
t
t
o
n
0
7
S
e
p
e
m
b
e
r
2
0
2
3
Network analysis to localize the epileptogenic zone
four different hospital centers. We take in ECoG and SEEG data from 60 s before and after a
seizure instance for 42 patients and produce a frequency connectivity network over time using
the cross-power spectra of the signal in the 30–90 Hz range. Then we computed the EVC for
each electrode at a time window to obtain a normalized ranked centrality of every electrode
over time. By overlaying a Gaussian weighting function that was trained only with patients
from one center, we then obtain a likelihood for each electrode of being in the EZ. Then we
computed a degree of agreement between our algorithm and clinically labeled EZ using the
DOA index for all patients by setting an arbitrary threshold.
Some previous approaches for marking the EZ included FA, signal flattening, and slow
potential shift. Fast activity frequently occurs quasisimultaneously in multiple areas so that
visual discrimination can be cumbersome and can lead to subjective interpretations. A differ-
ent approach, frequency localization, was used by Gnatkovsky et al. (2014). After defining
frequencies of interest (FOIs) and plotting their power change over time, they localized the
distribution of FOIs in different contacts of the depth electrodes. The EZ, defined as the area
exhibiting frequency changes at seizure onset, could then be delineated.
In a retrospective
and prospective study of patients investigated using SEEG, the same method was applied to test
three potential biomarkers of EZ, namely FA, signal flattening, and slow potential shift. These
biomarkers colocalized with the EZ as defined by standard SEEG criteria and postresection
seizure outcome (Gnatkovsky et al., 2014).
Other approaches for marking the EZ include HFO analyses.
Interictal HFOs have been
shown to have some value in identifying the EZ (Burnos et al., 2016; Jacobs et al., 2012;
Xiang, 2008; Malinowska, Bergey, Harezlak, & Jouny, 2015; Usui et al., 2011; Van Klink et al.,
2014). In our comparative analysis, we made modifications to the algorithm based on limita-
tions in the data that were available at the clinical centers. First, in the 1,000 Hz sampled data,
the number of HFOs is significantly reduced, although the detected HFOs are still useful to
identify the EZ (Gliske et al., 2016). The lower sampling rate also required some modifications
to the algorithm: the fast-transient artifact detector could not be used (as it requires sampling
rates > 2 kHz) et le bord supérieur du filtre passe-bande devait être réduit de 500
à 400 Hz. Deuxième, la limitation aux données intercritiques restreint l'identification de la EZ complète:
Les résultats HFO rapportent généralement un très petit nombre de canaux impliqués, qui sont généralement
beaucoup plus petit que le volume éventuel de tissu réséqué. Bien que les analyses de HFO montrent
prometteur dans l’analyse de l’électrophysiologie des patients épileptiques, ils ne prennent pas en compte
nature de réseau de l'épilepsie. Les analyses de HFO sont importantes pour les analyses de données intercritiques, depuis
notre analyse est limitée par l'exigence d'enregistrement des événements de saisie.
Dans les études futures, ce serait
intéressant de voir comment les algorithmes de réseau et les algorithmes HFO peuvent se compléter
améliorer la localisation EZ.
Il est important de noter que les analyses basées sur les réseaux ne sont pas nouvelles dans l'analyse des enregistrements EEG.
de patients épileptiques. Des études antérieures ont montré que l'activité épileptique est un phénomène multi-dynamique.-
processus de canal, et la structure de corrélation autour d'un événement de crise suit également un type-
évolution ique, similaire à notre signal EVC classé (Kramer, Boucle, & kirsch, 2008; Schindler
et coll., 2007).
Dans Kramer et al.. (2008) et Schindler et coll.. (2007), ils ne le racontent pas
à EZ, mais regardez simplement la dynamique du réseau lors des événements de crise. Dans Schevon et al.. (2007), le
les auteurs calculent la synchronisation interélectrodes en utilisant l'algorithme de cohérence de phase moyenne et re-
canaux EEG localement synchrones tardifs vers la EZ, mais n'a analysé que neuf patients de
un seul centre. Une étude similaire à petite échelle a été réalisée dans Korzeniewska et al.. (2014) avec
six patients épileptiques d'un centre. D'autres études utilisent des modèles informatiques pour comprendre
Neurosciences en réseau
235
je
D
o
w
n
o
un
d
e
d
F
r
o
m
h
t
t
p
:
/
/
d
je
r
e
c
t
.
m
je
t
.
t
/
/
e
d
u
n
e
n
un
r
t
je
c
e
–
p
d
je
F
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
n
e
n
_
un
_
0
0
0
4
3
p
d
.
t
/
F
b
y
g
u
e
s
t
t
o
n
0
7
S
e
p
e
m
b
e
r
2
0
2
3
Analyse de réseau pour localiser la zone épileptogène
les mécanismes biophysiques liés à la chirurgie de l'épilepsie (Khambhati et coll., 2016; Sinha et coll.,
2017).
Dans Khambhati et al.. (2016), ils ont appliqué un modèle de résection virtuelle en utilisant les données de
10 patients. Dans Sinha et al.. (2017), les auteurs ont développé un réseau dynamique spécifique au patient
modèles de cortex épileptogène (modèles informatiques). Cependant, il n'y avait que 16 patients
analysé à partir d'un seul centre.
Ce manuscrit décrit une étude de recherche à grande échelle qui applique le réseau-
outils d'analyse de données basés sur des données EEG invasives pour explorer les signatures EEG possibles de la EZ. Dans
nous ne proposons en aucun cas que cet algorithme soit directement transposé en clinique. Plutôt, c'est maintenant
compare la façon dont les corrélations par paires peuvent s'améliorer par rapport à la quantification des HFO dans chaque canal indi-
viduellement, qui a été l'approche la plus récemment acceptée. Nous présentons une analyse de réseau
lié à l'EZ annoté, analyser les données avant et après les crises, et analyser
données provenant de plusieurs centres (avec 113 des saisies de 42 patients). Dans notre étude, nous avons montré que
il existe un degré généralement plus élevé de concordance entre notre algorithme et le succès clinique
résections chirurgicales de l'EZ et un degré d'accord plus faible entre notre algorithme et la clinique-
résections qui ont généralement échoué. En fixant un seuil simple sur les cartes de vraisemblance, nous pouvons obtenir
une mesure de similarité entre notre algorithme et les étiquettes cliniques pour les succès et les échecs
chirurgies. À mesure que le seuil augmente, notre algorithme devient meilleur pour identifier si le succès-
les résections réussies avaient la bonne EZ. Nous avons observé que les performances de l’algorithme se dégradaient
en ce qui concerne le degré d'accord lorsque les patients ont reçu une implantation clairsemée avec des bandelettes simples
dans les quatre lobes (Patients UMMC) et parfois dans les deux hémisphères. Les cliniciens
placer ces bandelettes avec une couverture aussi large s'il n'y a pas d'hypothèse préimplantatoire claire et
si l’on pense que les crises proviennent de plusieurs régions du cerveau. Souvent, ces patients ne le font pas
ont une localisation claire de la zone EZ et/ou ne finissent pas comme candidats à la chirurgie. Nous avons également constaté que
si le début électrographique de la crise n'est pas proche du début de la crise cliniquement annoté,
alors le degré d'accord avec les cliniciens est réduit. Le début électrographique est le début
de crises qui sont visibles sur les enregistrements EEG mais qui ne se manifestent pas par des changements de comportement
le malade. Le début clinique est le moment où le patient présente des signes comportementaux notables.
changements dus à l’apparition des crises (par exemple., contractions musculaires).
Nos résultats suggèrent que l'analyse des données de réseau peut être un outil utile pour aider à la localisation de
la zone épileptogène, surtout lorsque l'implantation d'électrodes couvre densément le réseau EZ.
Ceci est attendu, puisque le seuil de probabilité du réseau est essentiellement un seuil
sur la confiance de l’algorithme dans le fait qu’une électrode se trouve dans l’ensemble EZ. Les travaux futurs impliquent
explorer différentes fonctions de pondération appliquées sur l'espace de centralité des rangs et éventuellement
fusion des fonctionnalités des algorithmes HFO et réseau. En plus de regarder uniquement la puissance gamma
(30–90 Hz) matrices de puissance croisée, le travail pourrait s'étendre pour englober davantage de bandes de fréquences
qui pourrait contenir des signaux importants dans la localisation EZ. En outre, un plus complet
une étude qui compare les résultats entre SEEG et ECoG pourrait aider à comprendre les limites
de l'algorithme, et également avoir une importance clinique dans l'utilisation du SEEG par rapport à l'ECoG. En outre, si
nous avions plus de données sur les patients d'autres centres, alors il serait intéressant de voir comment un pool
la procédure de formation peut améliorer nos résultats. Ce travail est destiné à compléter la croissance
Il existe des preuves dans la littérature selon lesquelles l'épilepsie est un phénomène de réseau et nécessite donc également
algorithmes de réseau pour mieux comprendre sa manifestation.
REMERCIEMENTS
Nous tenons à remercier les évaluateurs pour leurs précieux conseils.
Neurosciences en réseau
236
je
D
o
w
n
o
un
d
e
d
F
r
o
m
h
t
t
p
:
/
/
d
je
r
e
c
t
.
m
je
t
.
/
t
/
e
d
u
n
e
n
un
r
t
je
c
e
–
p
d
je
F
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
n
e
n
_
un
_
0
0
0
4
3
p
d
/
.
t
F
b
y
g
u
e
s
t
t
o
n
0
7
S
e
p
e
m
b
e
r
2
0
2
3
Analyse de réseau pour localiser la zone épileptogène
INFORMATIONS À L'APPUI
Le code est open source sur https://github.com/ncsl/eztrack. Puisqu'il s'agissait de données rétrospectives
étude, il n'y a pas de tableau des patients du JHU et de leurs notes cliniques opératoires car les données
n'étaient pas disponibles auprès de JHU.
CONTRIBUTIONS DES AUTEURS
Adam Lee: Analyse formelle; Méthodologie; Logiciel; Validation; Visualisation; En écrivant -
brouillon original; Rédaction – révision & édition. Sridevi Sarma: Conceptualisation; Analyse formelle;
Acquisition de financement;
Enquête; Méthodologie; Gestion de projet; Ressources;
Surveillance; Rédaction – ébauche originale; Rédaction – révision & édition. Robert Yaffé: Soins donnés-
tion. Bhaskar Chennuri: Conceptualisation; Conservation des données; Analyse formelle; Méthodologie;
Rédaction – ébauche originale; Rédaction – révision & édition. Karim A. Zaghloul: Conservation des données;
Acquisition de financement; Enquête; Rédaction – ébauche originale; Rédaction – révision & édition. Sarah
Il a dit: Conservation des données; Acquisition de financement; Rédaction – ébauche originale; Rédaction – révision & édition.
Jennifer Haagensen: Conservation des données; Rédaction – ébauche originale; Rédaction – révision & édition. Jennifer
Espoir: Conservation des données; Rédaction – ébauche originale; Rédaction – révision & édition. Emilie Johnson: Données
curation; Rédaction – ébauche originale; Rédaction – révision & édition. Nathan Croné: Conservation des données;
Rédaction – ébauche originale; Rédaction – révision & édition. William Stan Anderson: Conservation des données;
Rédaction – ébauche originale; Rédaction – révision & édition. Zach Fitzgerald: Conservation des données; En écrivant -
brouillon original; Rédaction – révision & édition.
Juan Bulacio: Conservation des données; Écriture – originale
John T.. Coup de vent: Conservation des données; Rédaction – ébauche originale;
brouillon; Rédaction – révision & édition.
Rédaction – révision & édition.
Jorge González: Conceptualisation; Conservation des données; En écrivant -
brouillon original; Rédaction – révision & édition. Austin Jordanie: Analyse formelle; Logiciel. Sandya
Subramanien: Conservation des données; Analyse formelle; Méthodologie; Logiciel. Chalita Atallah: Données
curation; Rédaction – ébauche originale; Rédaction – révision & édition. Shubhi Agrawal: Soins donnés-
tion. Bobby Norton: Conceptualisation; Logiciel; Rédaction – révision & édition. Steve Gliske:
Méthodologie; Validation; Rédaction – révision & édition. William Stacey: Méthodologie; Choisir-
tion; En écrivant – revoir & édition.
INFORMATIONS SUR LE FINANCEMENT
AL est soutenu par NIH T32 EB003383 et SVS par la Fondation Coulter et le Mary-
Initiative d'innovation foncière. RY a été soutenu par la recherche prédoctorale de la Epilepsy Foundation
Bourse de formation. SVS, Caroline du Nord, et WSA sont soutenus par Maryland Technology Development
Société (TEDCO) via MII. SVS a été soutenu par le US NSF Career Award 1055560
et le prix CASI du Burroughs Wellcome Fund 1007274. Le travail de collecte de données a été soutenu
par le programme de recherche intra-muros du NIH.
RÉFÉRENCES
Bassett, D. S., & Bullmore, E.
(2006). Réseau cérébral du petit monde-
travaux. Le neuroscientifique, 12(6), 512–523. https://est ce que je.org/10.
1177/1073858406293182
Berger, UN. T. (2009). Identification de l'épilepsie pharmacorésistante.
Cliniques neurologiques, 27(4), 1003–1013. https://est ce que je.org/10.1016/
j.ncl.2009.06.001
Bégley, C. E., Agriculteurs, M., Annegers, J.. F., Lairson, D. R., Reynolds,
T. F., Coan, S., . . . Rocca, W. UN. (2000). Le coût de l'épilepsie dans le
États-Unis: Une estimation basée sur des données cliniques et
données d'enquête. Épilepsie, 41(3), 342–351. https://est ce que je.org/10.1111/
j.1528-1157.2000.tb00166.x
Berger, UN. T., & Kelly, M.. M.. (2006). Définir l’intraitabilité: Com-
parisons parmi les définitions publiées. Épilepsie, 47(2), 431–436.
https://est ce que je.org/10.1111/j.1528-1167.2006.00440.x
Boonyapisit, K., En particulier,
JE., Serrer, G., Ying, Z., Enfouisseur, C.,
La Presto, E., . . . Luders, H. (2003). Épileptogénicité focale
Neurosciences en réseau
237
je
D
o
w
n
o
un
d
e
d
F
r
o
m
h
t
t
p
:
/
/
d
je
r
e
c
t
.
m
je
t
.
/
t
/
e
d
u
n
e
n
un
r
t
je
c
e
–
p
d
je
F
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
n
e
n
_
un
_
0
0
0
4
3
p
d
t
/
.
F
b
y
g
u
e
s
t
t
o
n
0
7
S
e
p
e
m
b
e
r
2
0
2
3
Analyse de réseau pour localiser la zone épileptogène
malformations dues à un développement cortical anormal: Direct
corrélations électrocorticographiques-histopathologiques. Épilepsie, 44(1),
69–76. https://est ce que je.org/10.1046/j.1528-1157.2003.08102.x
Bragin, UN., Wilson, C. L., Pôle, R.. J., Reddick, M., Frit, JE., & Ange,
J.. (2002). Oscillations intercritiques à haute fréquence (80-500Hz) dans le
cerveau épileptique humain: Cortex entorhinal. Annales de neurologie,
52(4), 407–415. https://est ce que je.org/10.1002/ana.10291
Brun, U., Muldon, S. F., & Bassett, D. S.
(2015). C'est hein-
réseaux cérébraux humains en matière de santé et de maladie. En eLS (Vol. 22,
pp. 1–9). Chichester, ROYAUME-UNI: John Wiley & Fils. https://est ce que je.org/10.
1002/9780470015902.a0025783
Brodie, M.. J., Shorvon, S. D., Canger, R., Pêcheur, P., Johannessen,
S., Thompson, P., . . . Loup, P.. (1997). Commission européenne
Affaires: Normes appropriées de soins de l’épilepsie dans toute l’Europe.
Épilepsie, 38(11), 1245–1250. https://est ce que je.org/10.1111/j.1528-
1157.1997.tb01224.x
Bulacio, J.. C., Jehi, L., Wong, C., González-Martinez, J., Kotagal,
P., Naïr, D., . . . Bingaman, W. (2012). Crise à long terme-
surviennent après une chirurgie résective chez les patients évalués avec intra-
électrodes crâniennes. Épilepsie, 53(10), 1722–1730. https://est ce que je.org/
10.1111/j.1528-1167.2012.03633.x
Bullmore, E. T., & Bassett, D. S.
(2011). Graphiques cérébraux: Graphique
modèles du connectome du cerveau humain. Revue annuelle de Clini-
psychologie cal, 7(1), 113–140. https://est ce que je.org/10.1146/annurev-
clinpsy-040510-143934
Bouches, S., Frauscher, B., Zelmann, R., Haegelen, C., Sarnthein,
J., & Gotman, J.. (2016). La morphologie des os haute fréquence-
cillations (HFO) n’améliore pas la délimitation des zones épileptogènes
zone. Neurophysiologie clinique, 127(4), 2140–2148. https://est ce que je.
org/10.1016/j.clinph.2016.01.002
Brûlures, S. P., Santaniello, S., Yaffé, R.. B., Juin, C. C., Vieille femme,
N. E., Bergey, G. K., . . . Sarma, S. V. (2014). Dynamique du réseau
du cerveau et influence de la zone de début des crises d’épilepsie.
Actes de l'Académie nationale des sciences, 111(49),
E5321–E5330. https://est ce que je.org/10.1073/pnas.1401752111
Tremper, L., Bullmore, E. T., Forgeron, M., Christensen, S., Nathan,
P.. J., Rockstroh, B., & Bassett, D. S.
(2009). Reproductibilité de
métriques graphiques des réseaux fonctionnels du cerveau humain. NeuroImage,
47(4), 1460–1468. https://doi.org/10.1016/j.neuroimage.2009.
05.035
Ferro, M.. UN., & Discours, K. N. (2009). Symptômes dépressifs
chez les mères d'enfants épileptiques: Un examen de préva-
lence, facteurs associés, et impact sur les enfants. Épilepsie,
50(11), 2344–2354. https://est ce que je.org/10.1111/j.1528-1167.2009.
02276.X
Pêcheur, R.. S. (2012). Dispositifs thérapeutiques pour l'épilepsie. Annales de
Neurologie, 71(2), 157–168. https://est ce que je.org/10.1002/ana.22621
Gilliam, F., Kuzniecky, R., Méador, K., Martine, R., Sawrie, S.,
Viikinsalo, M., . . . Combattu, E. (1999). Résultat axé sur le patient
évaluation après temporel
lobectomie pour épilepsie réfractaire.
Neurologie, 53(4), 687–687. https://est ce que je.org/10.1212/WNL.53.4.
687
Gilliam, F. G. (2005). Diagnostic et traitement des troubles de l'humeur
chez les personnes épileptiques. Opinion actuelle en neurologie, 18(2),
129–133. https://doi.org/00019052-200504000-00009[pii]
Glisser, S. V., Irwin, Z. T., Davis, K. UN., sur le terrain, K., Chestek, C., &
(2016). Haute fréquence automatisée universelle
Stacey, W. C.
EEG à long terme. Clinique
détecteur d'oscillations
en temps réel,
Neurophysiologie, 127(2), 1057–1066. https://est ce que je.org/10.1016/
j.clinph.2015.07.016
pour
Gnatkovski, V., Par Curtis, M., Bergers, C., Cardinal, F., Lo Russo,
G., Peut, R., . . . Francione, S.(2014). Biomarqueurs épileptogènes
zone définie par analyse stéréo-EEG quantifiée. Épilepsie, 55(2),
296–305. https://est ce que je.org/10.1111/epi.12507
González-Martinez,
J., Bulacio,
J., Alexopoulos, UN.,
Jehi, L.,
Bingaman, W., & En particulier, je. (2013). Stéréélectroencéphalographie
dans les épilepsies focales réfractaires « difficiles à localiser »: Expédition précoce-
expérience d'un centre d'épilepsie nord-américain. Épilepsie, 54(2),
323–330. https://est ce que je.org/10.1111/j.1528-1167.2012.03672.x
González-Martinez,
J., Bulacio,
J., Thompson, S., Coup de vent,
J.,
Smithson, S., En particulier, JE., & Bingaman, W. (2016). Technique,
résultats, et complications liées à la stéréoélectricité assistée par robot-
troencéphalographie. Neurochirurgie, 78(2), 169–179. https://est ce que je.
org/10.1227/NOUVEAU.0000000000001034
Gotman, J.. (1983). Mesure de petits écarts de temps entre
Canaux EEG: Méthode et application à un accessoire de crise d'épilepsie-
aguration. Électroencéphalographie et neurophysiologie clinique,
56(5), 501–514. https://est ce que je.org/10.1016/0013-4694(83)90235-3
J., Rutecki,
P., Bhattacharya, UN., & Cloche, B. (2006). Pronostic cognitif chez
épilepsie chronique du lobe temporal. Annales de neurologie, 60(1),
80–87. https://est ce que je.org/10.1002/ana.20872
Hermann, B. P., Seidenberg, M., Dow, C.,
Jones,
Ikéda, UN., Térada, K., Mikuni, N., Bourgeois, R.. C., Comair, Y., Tel,
W., . . . Shibasaki, H. (1996). Enregistrement sous-dural des changements de DC critiques
dans les crises néocorticales chez l'homme. Épilepsie, 37(7), 662–674.
https://doi.org/10.1111/j.1528-1157.1996.tb00631.x
Jacobs, J., Pôle, R., Asano, E., Otsubo, H., Wu, J.. Y., Zijlmans,
M., . . . Gotman, J.. (2012). Oscillations à haute fréquence (HFO)
dans l'épilepsie clinique. Progrès en neurobiologie, 98(3), 302–315.
https://doi.org/10.1016/j.pneurobio.2012.03.001
Jeha, L. E., En particulier, JE., Bingaman, W., Dîner, D., Widdess-Walsh, P.,
& Luders, H. (2007). Résultat chirurgical et facteurs pronostiques de
chirurgie de l'épilepsie du lobe frontal. Cerveau, 130(2), 574–584. https://est ce que je.
org/10.1093/brain/awl364
Jeha, L. E., En particulier, je. M., Bingaman, W. E., Khandwala, F., Largeur-
Walsh, P., Morris, H. H., . . . Luders, H. Ô. (2006). Prédicteurs
des résultats après lobectomie temporale pour le traitement de l'in-
épilepsie traitable. Neurologie, 66(12), 1938–1940. https://est ce que je.
org/10.1212/01.wnl.0000219810.71010.9b
Jung, W. Y., Pacia, S. V., & Devinsky, Ô. (1999). Tempo néocortical-
épilepsie du lobe ral: Caractéristiques de l'EEG intracrânien et résultat chirurgical.
Journal de neurophysiologie, 16(5), 419. https://est ce que je.org/10.1097/
00004691-199909000-00003
Kerr, M.. S. D., Brûlures, S. P., Coup de vent, J., González-Martinez, J., Bulacio,
J., & Sarma, S. V. (2011). Analyse multivariée des signaux SEEG
pendant la crise. Actes de la conférence internationale annuelle-
ence de la IEEE Engineering in Medicine and Biology Society,
EMBS, 8279–8282. https://doi.org/10.1109/IEMBS.2011.6092041
Khambhati, UN. N., Davis, K. UN., Lucas, T. H., Un peu, B., & Bassett,
D. S. (2016). La résection corticale virtuelle révèle un réseau push-pull
contrôle précédant l’évolution des crises. Neurone, 91(5), 1170–1182.
https://est ce que je.org/10.1016/j.neuron.2016.07.039
Korzeniewska, UN., Roux, M.. C., Juin, C. C., Bouton, J.. R.,
(2014). Critique
Harezlak, J., Bergey, G. K., . . . Vieille femme, N. E.
Neurosciences en réseau
238
je
D
o
w
n
o
un
d
e
d
F
r
o
m
h
t
t
p
:
/
/
d
je
r
e
c
t
.
m
je
t
.
/
/
t
e
d
u
n
e
n
un
r
t
je
c
e
–
p
d
je
F
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
n
e
n
_
un
_
0
0
0
4
3
p
d
/
.
t
F
b
y
g
u
e
s
t
t
o
n
0
7
S
e
p
e
m
b
e
r
2
0
2
3
Analyse de réseau pour localiser la zone épileptogène
la propagation de l'activité à haute fréquence est récapitulée en interique-
enregistrements tal: Connectivité efficace des réseaux épileptogènes
enregistré avec EEG intracrânien. NeuroImage, 101, 96–113.
https://doi.org/10.1016/j.neuroimage.2014.06.078
Kramer, M.. UN., Eden, U. T., Boucle, E. D., Zepéda, R., Eskandar,
E. N., & Espèces, S. S. (2010). Coalescence et fragmentation de
réseaux corticaux lors de crises focales. Journal des neurosciences,
30(30), 10076–10085. https://doi.org/10.1523/JNEUROSCI.6309-
09.2010
Kramer, M.. UN., Boucle, E. D., & kirsch, H. E. (2008). Émer-
topologie du réseau de gent au début des crises chez l'homme. Épilepsie Re-
recherche, 79(2-3), 173–186. https://doi.org/10.1016/j.eplepsyres.
2008.02.002
Kwan, P., & Brodie, M.. J.. (2000). Identification précoce des réfractaires
épilepsie. Journal de médecine de la Nouvelle-Angleterre, 342(5), 314–319.
https://est ce que je.org/10.1056/NEJM200002033420503
. . . González-Martinez,
Li, UN. (2018). EZTrack, GitHub. https://github.com/ncsl/eztrack
Li, UN., Chennuri, B., Subramanien, S., Yaffé, R., Glisser, S., Stacey,
W.,
J.. (2018). Compagnon supplémentaire-
rial pour « Utiliser l’analyse de réseau pour localiser les virus épileptogènes »
zone provenant des enregistrements EEG invasifs dans l’épilepsie focale intraitable.
Neurosciences en réseau, 2(2), 218–240. http://est ce que je.org/10.1162/
netn_a_00043
Luders, H. O., En particulier, JE., Naïr, D., Widdess-Walsh, P., & Bingman,
W. (2006). La zone épileptogène: Principes généraux. Ep.-
Troubles ileptiques, 8(Supplément. 2). Extrait de http://campus.
neurochirurgie.fr/IMG/pdf/versionPDFtheepilepticzone.pdf
Louis, K. UN., Milliane, R.. M., Long cou, N. B., Joseph, M.. D.,
Anderson, D. J., & Kipke, D. R.. (2009). Utiliser une moyenne commune
référence pour améliorer les enregistrements des neurones corticaux à partir de microelec-
tableaux de trodes. Journal de neurophysiologie, 101(3), 1679–1689.
https://est ce que je.org/10.1152/jn.90989.2008
Malinowska, U., Bergey, G. K., Harezlak,
J., & Juin, C. C.
(2015). Identification de la zone de début des crises et de l'état précritique
basé sur les caractéristiques des oscillations à haute fréquence. Clinique
Neurophysiologie, 126(8), 1505–1513. https://est ce que je.org/10.1016/
j.clinph.2014.11.007
Matsumoto, UN., Brinkmann, B. H., Matthieu Stead, S., Matsumoto,
J., Kucewicz, M.. T., Marais, W. R., . . . Worrell, G. (2013).
Oscillations pathologiques et physiologiques à haute fréquence
dans l'épilepsie humaine focale. Journal de neurophysiologie, 110(8),
1958–1964. https://est ce que je.org/10.1152/jn.00341.2013
McIntosh, UN. M., Kalnine, R.. M., Mitchell, L. UN., Fabinyi, G. C. UN.,
Briellmann, R.. S., & Berković, S. F. (2004). Lobectomie temporale:
Résultat des crises à long terme, récidive tardive et risques de convulsions
récurrence. Cerveau, 127(9), 2018–2030. https://est ce que je.org/10.1093/
cerveau/awh221
Murray, M.. JE., Halperne, M.. T., & Abdomen, je. E.
(1996). Coût de re-
épilepsie fracturée chez les adultes aux États-Unis. Recherche sur l'épilepsie, 23(2),
139–148. https://est ce que je.org/10.1016/0920-1211(95)00090-9
Naïr, D. R., Bourgeois, R., McIntyre, C. C., & Luders, H. (2008).
Électrodes sous-durales chroniques dans la prise en charge de l'épilepsie.
Neurophysiologie clinique, 119(1), 11–28. https://est ce que je.org/10.1016/
j.clinph.2007.09.117
Niedermeyer, E., & Lopes da Silva, F. H. (2004). Électroencéphalologue-
raphie: Principes de base, applications cliniques, et domaines connexes
(Vol. 1). Baltimore, MARYLAND: Urbain & Schwarzenberg.
Onal, C., Otsubo, H., Araki, T., Chitoko, S., Yeux, UN., Blanc, S.,
. . . Rutka, J.. T. (2003). Complications de la grille sous-durale invasive
surveillance chez les enfants épileptiques. Journal de neurochirurgie,
98(5), 1017–1026. https://doi.org/10.3171/jns.2003.98.5.1017
palmiers, UN., Gambardelle, UN., Andermann, F., Dubeau, F., de Costa,
J.. C., Olivier, UN., . . . Kim, H. (1995). Épileptogénicité intrinsèque de
cortex dysplasique humain comme suggéré par la corticographie et sur-
résultats giques. Annales de neurologie, 37(4), 476–487. https://est ce que je.
org/10.1002/ana.410370410
Santaniello, S., Brûlures, S. P., Golby, UN. J., Chanteur, J.. M., Anderson,
W. S., & Sarma, S. V. (2011). Détection la plus rapide des médicaments résistants
convulsions: Une approche de contrôle optimale. Épilepsie et comportement,
22(Supplément. 1). https://doi.org/10.1016/j.yebeh.2011.08.041
Travaux,
J., Émerson, R.,
Chevon, C. UN., Capelle,
J., Faire son deuil, P.,
Homme bon, R., . . . Gilliam, F. (2007). Anomalies corticales dans
épilepsie révélée par la synchronisation EEG locale. NeuroImage, 35(1),
140–148. https://doi.org/10.1016/j.neuroimage.2006.11.009
Schindler, K., Leung, H., Élan, C. E., & Lehnertz, K. (2007). Comme-
évaluer la dynamique des crises en analysant la structure de corrélation
d'EEG intracrânien multicanal. Cerveau, 130(1), 65–77. https://
est ce que je.org/10.1093/brain/awl304
coquilles, S. U., & Luders, H. Ô. (2008). Épilepsie intraitable: Homme-
vieillissement et alternatives thérapeutiques. La neurologie du Lancet,
7(6), 514–524. https://est ce que je.org/10.1016/S1474-4422(08)70108-X
Voir, S. J., Jehi, L. E., Vadéra, S., Bulacio, J., En particulier, JE., & Bingaman,
W. (2013). Résultats chirurgicaux chez les patients atteints de
épilepsie et imagerie par résonance magnétique subtile ou normale
résultats. Neurochirurgie, 73(1), 68–76. https://est ce que je.org/10.1227/
01.nouveau.0000429839.76460.b7
Sinha, N., Dauwels, J., kaiser, M., Espèces, S. S., Westover, M.. B.,
Wang, Y., & Taylor, P.. N. (2017). Prédire les interventions neurochirurgicales-
vient chez les patients atteints d'épilepsie focale en utilisant la modélisation informatique.
Cerveau, 140(2), 319–332. https://est ce que je.org/10.1093/brain/aww299
Talaïrach, J., & Bancaud, J.. (1973). Approche stéréotaxique de l'épi-
lépreuse. En cours en chirurgie neurologique (Vol. 5, pp. 297–354).
Bâle, Suisse: Éditeurs Karger. https://est ce que je.org/10.1159/
000394343
Thompson, P.. J., Connecticut, H., Baxendale, S. UN., Donnachie, E.,
McGrath, K., Gérald, C., & Duncan, J.. S. (2016). Optimisation
fonction de mémoire dans l'épilepsie du lobe temporal. Crise d'épilepsie, 38, 68–74.
https://doi.org/10.1016/j.seizure.2016.04.008
Urbach, H., Hattingen, J., De Oertzen, J., Luyken, C., Clusmann,
H., Roi, T., . . . Signe, H. H. (2004). Imagerie IRM sous pression-
bilan médical des patients atteints d'épilepsie pharmacorésistante. Américain
Journal de neuroradiologie, 25(6), 919–926. https://est ce que je.org/25/6/
919 [pii] ET-2004/06/19
Usui, N., Térada, K., Baba, K., Matsuda, K., Nakamura, F., Usui,
K., . . . Inoué, Oui. (2011). Signification clinique de la fréquence critique élevée-
oscillations de fréquence dans l'épilepsie du lobe temporal médial. Clinique
Neurophysiologie, 122(9), 1693–1700. https://est ce que je.org/10.1016/
j.clinph.2011.02.006
Van Klink, N. E. C., Van't Klooster, M.. UN., Zelmann, R., Leijten,
F. S. S., Ferrier, C. H., Brun, K. P.. J., . . . Zijlmans, M.. (2014).
Oscillations à haute fréquence dans l'électrocorticographie peropératoire-
phy avant et après une chirurgie de l'épilepsie. Neurophysiologie clinique,
125(11), 2212–2219. https://doi.org/10.1016/j.clinph.2014.03.
004
Neurosciences en réseau
239
je
D
o
w
n
o
un
d
e
d
F
r
o
m
h
t
t
p
:
/
/
d
je
r
e
c
t
.
m
je
t
.
/
/
t
e
d
u
n
e
n
un
r
t
je
c
e
–
p
d
je
F
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
n
e
n
_
un
_
0
0
0
4
3
p
d
/
.
t
F
b
y
g
u
e
s
t
t
o
n
0
7
S
e
p
e
m
b
e
r
2
0
2
3
Analyse de réseau pour localiser la zone épileptogène
Wendling, F., Chauvel, P., Biraben, UN., & Bartolomei, F.
(2010).
Des signaux EEG intracérébraux à la connectivité cérébrale: Identifie-
tion des réseaux épileptogènes dans l'épilepsie partielle. Frontières dans Sys-
thèmes Neurosciences, 4. https://doi.org/10.3389/fnsys.2010.00154
Whitley, E., & Balle, J.. (2002). Le test des signes. Soins intensifs, 6(6),
509–513. https://est ce que je.org/10.1186/cc1820
Widdess-Walsh, P., Jeha, L., Naïr, D., Kotagal, P., Bingaman, W.,
& En particulier, je. (2007). Analyse des électrodes sous-durales dans la corticale focale
dysplasie: Prédicteurs du résultat chirurgical. Neurologie, 69(7),
660–667.https://est ce que je.org/10.1212/01.wnl.0000267427.91987.21
Wieser, H. G. (1998). Chirurgie de l'épilepsie: Passé, présent et futur.
Crise d'épilepsie, 7(3), 173–184. https://est ce que je.org/10.1016/S1059-1311(98)
80032-0
Worrell, G. UN., Paroisse, L., Cranston, S. D., Jonas, R., Baloutche, G.,
& Un peu, B. (2004). Oscillations haute fréquence et générateur de grippages-
ation dans l'épilepsie néocorticale. Cerveau, 127(7), 1496–1506. https://
est ce que je.org/10.1093/brain/awh149
Wu, L., & Gotman,
J.. (1998). Segmentation et classification
de l'EEG lors des crises d'épilepsie. Électroencéphalographie et
Neurophysiologie clinique, 106(4), 344–356. https://est ce que je.org/10.
1016/S0013-4694(97)00156-9
Xiang, J.. (2008). Localisation des cortex cérébraux fonctionnels et de l'épilepsie-
zones togéniques avec HFO (Technologie. représentant). Cincinnati, OH: Chili-
Centre médical de l'hôpital pour enfants. Extrait de http://www.
clinicconnection.com/clinical-trials-from-other-databases/
détails-de-l'étude-d'autres-bases de données/249846/37020000/
searchstudies.aspx?navigation=expp
Yaffé, R., Brûlures, S., Coup de vent, J., Parc, H. J., Bulacio, J., González-
Martinez, J., & Sarma, S. V. (2012). Evolution de l'état du cerveau pendant-
en crise et sous anesthésie: Une analyse basée sur le réseau de
activité EEG stéréotaxique chez les patients épileptiques pharmacorésistants. En Pro-
actes de la conférence internationale annuelle de l'IEEE Engi-
Recherche en société de médecine et de biologie, EMBS (pp. 5158–5161).
IEEE. https://est ce que je.org/10.1109/EMBC.2012.6347155
Zijlmans, M., Le corps, P., Zelmann, R., Leijten, F. S. S., Jefferys,
J.. G. R., & Gotman, J.. (2012). Les oscillations à haute fréquence comme
nouveau biomarqueur dans l'épilepsie. Annales de neurologie, 71(2), 169–178.
https://est ce que je.org/10.1002/ana.22548
je
D
o
w
n
o
un
d
e
d
F
r
o
m
h
t
t
p
:
/
/
d
je
r
e
c
t
.
m
je
t
.
/
t
/
e
d
u
n
e
n
un
r
t
je
c
e
–
p
d
je
F
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
n
e
n
_
un
_
0
0
0
4
3
p
d
/
.
t
F
b
y
g
u
e
s
t
t
o
n
0
7
S
e
p
e
m
b
e
r
2
0
2
3
Neurosciences en réseau
240