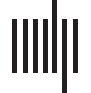FOKUS-FUNKTION:
Neue Trends in der Connectomics
Mithilfe der Netzwerkanalyse die Lokalisierung durchführen
epileptogene Zone aus invasiven EEG-Aufzeichnungen
bei hartnäckiger fokaler Epilepsie
Adam Li
, Bhaskar Chennuri
1
9
William Stacey
7
, Robert Norton
1
, Sandya Subramanian
8
, Austin Jordan
1
1
1
, Robert Yaffe
, Jennifer J. Häagensen
Shubhi Agrawal
3
3
, William S. Anderson
Nathan Crone
1
Sridevi V. Sarma
5
, Jennifer Hope
, Zach Fitzgerald
5
, Kareem A. Zaghloul
, Chalita Atallah
4
4
, Juan Bulacio
4
, und Jorge Gonzalez-Martinez
6
9
, Steve Gliske
,
, Sarah K. Es sagte
,
5
, Emily Johnson
7
4
, John T. Sturm
,
Keine offenen Zugänge
Tagebuch
1Institut für Computational Medicine, Biomedizintechnik, Johns Hopkins Universität, Baltimore, MD, USA
2Neurologie, Johns Hopkins Krankenhaus, Baltimore, MD, USA
3Neurochirurgie, Johns Hopkins Krankenhaus, Baltimore, MD, USA
4Neurochirurgie, Cleveland-Klinik, Cleveland, OH, USA
5Neurologie, Medizinisches Zentrum der University of Maryland, Baltimore, MD, USA
6Abteilung für Chirurgische Neurologie, Nationales Institut für neurologische Störungen und Schlaganfall, NIH, Bethesda, MD, USA
7Büro des Klinikdirektors, Nationales Institut für neurologische Störungen und Schlaganfall, NIH, Bethesda, MD, USA
8Uptake Technologies Inc., Chicago, IL, USA
9Universität von Michigan, Ann Arbor, USA
2
,
l
D
Ö
w
N
Ö
A
D
e
D
F
R
Ö
M
H
T
T
P
:
/
/
D
ich
R
e
C
T
.
M
ich
T
.
Schlüsselwörter: Fokale Epilepsie, Netzwerkanalyse, Eigenvektorzentralität, Intrakranielles EEG, Beginn des Anfalls
Lokalisierung, Spektralmodelle
ABSTRAKT
Behandlung medizinisch unheilbarer fokaler Epilepsie (MIFE) durch chirurgische Resektion des
epileptogene Zone (NEIN) ist oft wirksam, sofern die EZ zuverlässig identifiziert werden kann. Sogar
unter Verwendung invasiver Aufzeichnungen, die klinische Unterscheidung zwischen EZ und normal
Gehirnbereiche können eine ziemliche Herausforderung sein, hauptsächlich bei Patienten ohne im MRT erkennbare Läsionen.
Folglich, obwohl relativ große Hirnregionen entfernt wurden, chirurgische Erfolgsraten
erreichen kaum 60–65 %. Solche variablen und ungünstigen Ergebnisse sind mit hoher Wahrscheinlichkeit verbunden
Morbiditätsraten werden häufig durch eine ungenaue und/oder ungenaue EZ-Lokalisierung verursacht. Wir
hat einen Lokalisierungsalgorithmus entwickelt, der zur Verarbeitung netzwerkbasierte Datenanalysen nutzt
invasive EEG-Aufzeichnungen. Dieser Netzwerkalgorithmus analysiert die Zentralitätssignaturen aller
Kontaktelektrode innerhalb des Aufzeichnungsnetzwerks und charakterisiert Kontakte in anfällige
EZ basierend auf den Zentralitätstrends im Zeitverlauf. Der Algorithmus wurde in einer retrospektiven Studie getestet
das enthielt 42 Patienten aus vier Epilepsiezentren. Unser Algorithmus hatte eine höhere Übereinstimmung
mit von Ärzten identifizierten EZ-Regionen für Patienten mit erfolgreichen chirurgischen Ergebnissen und
weniger Zustimmung bei Patienten mit fehlgeschlagenen Ergebnissen. Diese Erkenntnisse legen dieses Netzwerk nahe
Analytik und eine Netzwerksystemperspektive der Epilepsie können hilfreich sein
Klinikern dabei, die EZ genauer zu lokalisieren.
ZUSAMMENFASSUNG DES AUTORS
Epilepsie ist eine Krankheit, die zu abnormalen Feuermustern in den Teilen des Gehirns führt, aus denen Epilepsie besteht
das epileptogene Netzwerk, bekannt als epileptogene Zone (NEIN). Aktuelle Methoden zu
Die Lokalisierung der EZ für eine chirurgische Behandlung erfordert oft Beobachtungen von Hunderttausenden
von EEG-Datenpunkten, die von vielen im Gehirn eines Patienten implantierten Elektroden gemessen wurden. In diesem
Papier, Mithilfe der Netzwerkwissenschaft haben wir gezeigt, dass EZ-Regionen möglicherweise ein spezifisches Netzwerk aufweisen
Unterschriften vorher, während, und nach Anfallsereignissen. Unser Algorithmus berechnet die Wahrscheinlichkeit
Zitat: Li, A., Chennuri, B.,
Subramanisch, S., Yaffe, R., Glatt, S.,
Stacey, W., … Gonzalez-Martinez, J.
(2018). Mithilfe der Netzwerkanalyse
Lokalisieren Sie die epileptogene Zone
invasive EEG-Aufzeichnungen bei hartnäckigen
fokale Epilepsie. Netzwerkneurowissenschaften,
2(2), 218–240. https://doi.org/10.1162/
netn_a_00043
DOI:
https://doi.org/10.1162/netn_a_00043
zusätzliche Informationen:
https://doi.org/10.1162/netn_a_00043
https://github.com/ncsl/eztrack
Erhalten: 1 Juli 2017
Akzeptiert: 9 Januar 2018
Konkurrierende Interessen: Die Autoren haben
erklärte, dass keine konkurrierenden Interessen bestehen
existieren.
Korrespondierender Autor:
Sridevi V. Sarma
ssarma2@jhu.edu
Handling-Editor:
Olaf Sporns
Urheberrechte ©: © 2018
Massachusetts Institute of Technology
Veröffentlicht unter Creative Commons
Namensnennung 4.0 International
(CC BY 4.0) Lizenz
Die MIT-Presse
/
/
T
e
D
u
N
e
N
A
R
T
ich
C
e
–
P
D
l
F
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
N
e
N
_
A
_
0
0
0
4
3
P
D
/
T
.
F
B
j
G
u
e
S
T
T
Ö
N
0
7
S
e
P
e
M
B
e
R
2
0
2
3
Netzwerkanalyse zur Lokalisierung der epileptogenen Zone
dass sich jede Elektrode im EZ befindet, und stimmt bei Erfolg tendenziell eher mit den Ärzten überein
Resektionen und weniger bei fehlgeschlagenen Operationen. Diese Ergebnisse legen eine vernetzte Analyse nahe
Der Ansatz zur EZ-Lokalisierung kann im klinischen Umfeld wertvoll sein.
EINFÜHRUNG
Epilepsie ist eine der häufigsten Erkrankungen des Gehirns, gekennzeichnet durch chronisch rezidivierende
Anfälle aufgrund übermäßiger elektrischer Entladungen von Neuronengruppen (Brodie et al.,
1997). Epilepsie betrifft über 50 Millionen Menschen weltweit, und über 30% aller Personen mit
Epilepsiepatienten haben hartnäckige Anfälle, die durch eine medikamentöse Therapie nicht vollständig kontrolliert werden können
(Berg, 2009; Berg & Kelly, 2006; Kwan & Brodie, 2000). Das ist, Es kommt weiterhin zu Anfällen-
trotz Behandlung mit einer maximal verträglichen Dosis von mindestens zwei Antiepilepsie-Medikamenten (AEDs). Der
direkte Kosten für die Beurteilung und Behandlung von Patienten mit medizinisch nicht behandelbarer fokaler Epilepsie (MIFE)
reicht von $3 Zu $4 Milliarden jährlich ($16 Milliarden an direkten und indirekten Kosten) in den Vereinigten
Zustände (Murray, Halpern, & Abdomen, 1996). 80 Prozent dieser Kosten fallen pa an-
Patienten, deren Anfälle durch AEDs nicht ausreichend kontrolliert werden können (Begley et al., 2000). Die Last
von MIFE, Jedoch, ist viel größer als hohe finanzielle Kosten. MIFE ist eine schwächende Krankheit
wo Einzelpersonen ihre Unabhängigkeit verlieren, verursacht tiefgreifendes Verhalten, psychologisch, Also-
ziell, finanziell, und rechtliche Fragen (Ferro & Speechley, 2009; F. Gilliam et al., 1999; F. G. Gilliam,
2005; Hermann et al., 2006; Muscheln & Lüders, 2008). Die kognitive Leistung kann beeinträchtigt sein-
gepaart mit MIFE sowie mit Nebenwirkungen der AED-Therapie (Ferro & Speechley, 2009; F. Gilliam
et al., 1999; F. G. Gilliam, 2005; Hermann et al., 2006; Muscheln & Lüders, 2008).
Despite the heavy sequelae from MIFE, there is a potentially curative procedure, surgical re-
section of the epileptogenic zone (NEIN), which can be defined as the minimal area of brain tissue
responsible for generating the recurrent seizure activity (Lüders, Najm, Nair, Widdess-Walsh,
& Bingman, 2006). Jedoch, to be effective, this procedure depends on correct anatomical
identification of the EZ, which is often poorly defined. A comprehensive presurgical evaluation
is necessary to better delineate the EZ as well as to identify the risk of neurologic morbidity such
as motor, visuell, or speech impairment. Various noninvasive methods are currently applied in
the attempt of defining the EZ, the eloquent cortical and subcortical areas and, consequently,
the optimal resective surgical strategy. Noninvasive techniques include scalp EEG and video-
EEG monitoring, neuropsychologische Tests, Sprechsprachstudien, und Bildgebung des Gehirns (MRT,
HAUSTIER, iktale SPECT). Von diesen Methoden, Der wichtigste Prädiktor für den chirurgischen Erfolg ist die Identifizierung
einer einzelnen sichtbaren MRT-Läsion (Bulacio et al., 2012; Jeha et al., 2007, 2006; McIntosh et al.,
2004; Siehe et al., 2013; Urbach et al., 2004).
Die Lokalisierung und der chirurgische Erfolg bei der Anfallskontrolle stellen bei Patienten eine noch größere Herausforderung dar
mit nicht-läsionaler MRT. Wenn die nichtinvasiven Lokalisierungsmethoden die EZ nicht identifizieren können,
Eine invasive Überwachungsbewertung kann angezeigt sein, mit der Implantation von Subdural
Gitterelektroden (SDE) durch offene Kraniotomien oder Stereoelektroenzephalographie (VERMISSEN; Nair,
Bürger, McIntyre, & Lüders, 2008; Onal et al., 2003; Widdess-Walsh et al., 2007). Der Prozess
Um die EZ zu identifizieren, müssen dann Dutzende bis Hunderte von invasiven EEG-Signalen visuell untersucht werden
ohne große Unterstützung durch Rechenwerkzeuge. Epileptologen untersuchen derzeit den Beginn
Anfallsereignisse, die über mehrere Tage auftreten. Frühzeitiges Vorhandensein von Betaband-Aktivität (Beta-Buzz) oder
Ausbrüche hochfrequenter Schwingungen (HFOs) im Bereich 100–300 Hz, die typischerweise auftreten
Millisekunden vor dem klinischen Einsetzen der Anfälle dienen der Lokalisierung des Anfallsbeginns (Fischer,
2012). Kanäle, in denen die Anzeichen des Anfallsbeginns zum ersten Mal auftreten, werden üblicherweise als Anfall definiert
Onset-Zone (WORT), die derzeit beste Schätzung der unbekannten EZ. Dies beruht auf der Annahme
219
Fokale Epilepsie:
Eine Untergruppe der Epilepsie, bei der
Anfälle gehen von einem Brennpunkt aus
des Gehirns.
Epileptogene Zone:
Die minimale Menge an Gehirnregion
Das muss entfernt werden, um zu stoppen
Anfälle auftreten.
Hochfrequente Schwingungen:
Elektrophysiologische Phänomene, die
beinhalten sehr oszillierende Aktivität
hohe Frequenzen (wie größer
als 200 Hz).
Netzwerkneurowissenschaften
l
D
Ö
w
N
Ö
A
D
e
D
F
R
Ö
M
H
T
T
P
:
/
/
D
ich
R
e
C
T
.
M
ich
T
.
/
/
T
e
D
u
N
e
N
A
R
T
ich
C
e
–
P
D
l
F
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
N
e
N
_
A
_
0
0
0
4
3
P
D
/
T
.
F
B
j
G
u
e
S
T
T
Ö
N
0
7
S
e
P
e
M
B
e
R
2
0
2
3
Netzwerkanalyse zur Lokalisierung der epileptogenen Zone
dass der epileptische Kortex epileptiforme Aktivität erzeugt, was dann andere Regionen mit einbezieht
ein klinischer Anfall (Fischer, 2012). Elektrodekrementelle Reaktionen (Verlust der rhythmischen Aktivität) Sind
auch oft beobachtet.
Allgemein, Epileptologen betrachten eine Vielzahl von Signaturen, um ihre eigenen zu erstellen
Entscheidung (Fischer, 2012). Trotz all dieser möglichen EEG-Signaturen, Bestimmung der EZ
kann für Patienten ohne Läsionen unklar bleiben (Gonzalez-Martinez et al., 2013; Jung, Pacia, &
Devinsky, 1999; Niedermeyer & Silva, 2004; Wieser, 1998). Siehe Abbildung 1 für einen Schaltplan von a
aktueller klinischer Prozess der Lokalisierung der EZ.
Die Netzwerkanalyse intrakranieller EEG-Daten wird häufig zur Untersuchung der Gehirnaktivität eingesetzt
(Bassett & Bullmore, 2006; Braun, Muldoon, & Bassett, 2015; Bullmore & Bassett, 2011;
Deuker et al., 2009). Bei der netzwerkbasierten Analyse wird davon ausgegangen, dass Signale von verschiedenen EEG-Kanälen vorliegen-
Nel sind Aktivitätsproben aus Gehirnregionen, die strukturell und/oder funktionell beeinflusst sind-
verbunden und daher abhängig (Kerr et al., 2011; Santaniello et al., 2011; Yaffe et al., 2012).
Mehrere wichtige frühere Studien haben sich mit der Netzwerkdynamik im epileptischen Kortex befasst
Anfallsereignisse. Einige Arbeiten untersuchen die Korrelationsstruktur über Anfallsereignisse und Notizen
Änderungen in der Netzwerkkohärenz über Ereignisse, ohne dass Metriken auf klinisch anno zurückgeführt werden-
tated EZ (Kramer et al., 2010; Schindler, Leung, Elch, & Lehnertz, 2007). Es gelten andere Studien
Netzwerkmethoden, Berechnung der Interelektrodenkohärenz, und diese Maßnahmen in Beziehung setzen
klinisch kommentierte EZ- oder Resektionsregionen, sondern auf Daten, die aus einem relativ kleinen Satz gesammelt wurden
der Patienten (Khambhati, Davis, Lucas, Ein wenig, & Bassett, 2016; Korzeniewska et al., 2014; Schevon
et al., 2007; Sinha et al., 2017). Studien, die Computermodelle zur Erklärung einbeziehen
Zu den Anfallsmechanismen und der EZ gehören Khambhati et al. (2016) und Sinha et al. (2017) .
Hier, Wir zeigen einen neuartigen netzwerkbasierten Algorithmus, der einen bestimmten Typ von nutzt
Signalentwicklung (geordnete Eigenvektorzentralität) und nutzt Präiktal, iktal, und postiktale Daten
für Gewebe, bei dem der Verdacht besteht, dass es sich innerhalb der EZ befindet. Unsere Studie kombiniert Daten von vier Zentren und einem-
analysiert insgesamt 113 Anfälle von 42 Patienten. Wir berechnen netzwerkbasierte Statistiken und
Eigenvektorzentralität:
ist ein graphentheoretisches Maß dafür, wie
einflussreich ist, dass ein Knoten innerhalb von a liegt
Netzwerk.
l
D
Ö
w
N
Ö
A
D
e
D
F
R
Ö
M
H
T
T
P
:
/
/
D
ich
R
e
C
T
.
M
ich
T
.
/
/
T
e
D
u
N
e
N
A
R
T
ich
C
e
–
P
D
l
F
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
N
e
N
_
A
_
0
0
0
4
3
P
D
/
.
T
F
B
j
G
u
e
S
T
T
Ö
N
0
7
S
e
P
e
M
B
e
R
2
0
2
3
Figur 1. Klinischer Prozess zur Implantation von SDE und zur Lokalisierung des Anfallsbeginns. Kliniker
Legen Sie das Gehirn durch eine Kraniotomie frei, Dann werden Elektroden auf der kortikalen Oberfläche des Gehirns implantiert,
Überwachung der Elektrokortikographie des Patienten (ECoG) für Tage/Wochen, und dann versuchen, die EZ zu lokalisieren
visuell. Klinische Teams betrachten aufgezeichnete Daten auf Computern und kommentieren Signale von bestimmten
Elektroden und Zeiträume.
Netzwerkneurowissenschaften
220
Netzwerkanalyse zur Lokalisierung der epileptogenen Zone
Hauptkomponentenanalyse (PCA):
Eine Dimensionsreduktion
Technik, die üblicherweise in Daten verwendet wird
Analyse.
qHFO:
Eine hochwertige Hochfrequenzschwingung
(d.h., Es handelt sich höchstwahrscheinlich um eine Realität
HFO) von einem Algorithmus erkannt
im Papier beschrieben.
beziehen sich auf die Zentralität des Eigenvektors (E VC) Muster zurück zu klinisch annotierten EZ bei Patienten mit
sowohl erfolgreiche als auch gescheiterte Ergebnisse. Wir haben kürzlich gezeigt, dass ein intrakranielles EEG (z.B)
ist reich an Netzwerkinformationen, die über die typischen Signaturen hinausgehen, die Ärzte zur Identifizierung der EZ verwenden
Im Par-
(Burns et al., 2014; Kerr et al., 2011; Santaniello et al., 2011; Yaffe et al., 2012).
besonders, Wir haben das epileptische Gehirn als ein dynamisch vernetztes System modelliert, in dem EEG-Signale auftreten
sind sowohl zeitlich als auch räumlich korreliert. Wir haben eine Reihe netzwerkbasierter Statistiken erstellt
deren zeitliche Entwicklung die epileptischen Knoten von den nicht-epileptischen Knoten darin unterscheidet
spezifische epileptische Netzwerke, Dadurch wird eine elektrophysiologische Signatur der EZ definiert (Kerr
et al., 2011; Yaffe et al., 2012). Die elektrophysiologische Signatur der EZ hat Charakter-
istische Bogenform, wenn sie in einer zweidimensionalen Hauptkomponente visualisiert wird (2D PC) Raum
nachstehend beschrieben. Die Bogenform ist bedeutsam, da sie darauf hinweist, dass die Elektroden vorhanden sind
geringere Zentralität vor einem Anfall, werden während eines Anfalls sehr zentral, und dann werden
weniger zentral nach Anfallsversatz. Dies deutet darauf hin, dass es sich bei der EZ um eine Gehirnregion handelt, die stark beansprucht wird
zentralisiert, wenn Anfälle auftreten, Rekrutierung vieler anderer Gehirnregionen für die Teilnahme an Epilepsie
Aktivität. Wir haben diese netzwerkbasierten Zeitreihenstatistiken und die identifizierten EZ-Bogensignaturen verwendet-
Ziel war es, einen Algorithmus zu entwickeln, der iEEG-Daten und anschließend das Gehirnbild des Patienten als Eingabe verwendet
Elektrodenimplantation und gibt die Wahrscheinlichkeit aus, dass sich eine Elektrode im EZ befindet.
Wir stellten die Hypothese auf, dass ein netzwerkbasierter Algorithmus höhere Übereinstimmungsgrade aufweist
mit der klinisch gekennzeichneten EZ für erfolgreiche chirurgische Ergebnisse und geringere Übereinstimmungsgrade
mit der Bezeichnung EZ für fehlgeschlagene chirurgische Ergebnisse. Unsere Hypothese basiert auf unseren Erwartungen
dass ein netzwerkbasierter Algorithmus eine gute Leistung erbringt, da Epilepsie eine Netzwerkerkrankung ist
Das bloße Betrachten der Biomarker einzelner Elektroden ignoriert diese Tatsache. Um unsere zu testen
Hypothese, Wir haben unseren Algorithmus blind evaluiert, Retrospektive Studie über 42 Patienten, die hatten
wurden einer invasiven Überwachung unterzogen und in den meisten Fällen folgte eine Operation. EEG-Daten auf einem
Bis zu drei Anfälle wurden von unserem Algorithmus analysiert, ohne dass die Ergebnisse der Anfälle bekannt waren.
Klinisch identifizierte EZ-Knoten wurden dann mit den definierten zentralsten Knoten verglichen
durch unseren Algorithmus. Wir fanden heraus, dass der Algorithmus besser mit den klinischen Anmerkungen übereinstimmte
Patienten mit erfolgreichen chirurgischen Ergebnissen und weniger für Patienten mit fehlgeschlagenen chirurgischen Ergebnissen.
Da HFO als Goldstandard für die Lokalisierung von Hochfrequenzenergie gilt, wir wollten
um unsere Ergebnisse mit einer solchen Methode zu vergleichen. Wir haben auch den in vorgestellten qHFO-Algorithmus angewendet
Gliske et al. (2016) an alle Patienten, deren EEG-Aufzeichnungen den Anforderungen des qHFO entsprachen
Algorithmus. Wir stellten fest, dass es viele Patientendatensätze gab, die nicht einfach angewendet werden konnten
Der qHFO-Algorithmus wird aufgrund von Einschränkungen hinsichtlich der verfügbaren Daten und der Abtastraten der Geräte verwendet.
Jedoch, auf den Datensätzen, die mit unserem Netzwerkalgorithmus verglichen werden könnten, da war ein
höheres Maß an Übereinstimmung (DOA) mit Klinikern, die einen Netzwerkalgorithmus verwenden, im Vergleich zu nur dem
qHFO-Algorithmus.
Die Lokalisierung der EZ ist derzeit ein zeitaufwändiger Prozess, da Kliniker und Techniker-
Cians prüfen visuell ziemlich große Datensätze. Im heutigen Zeitalter der Datenwissenschaft, Es ist wichtig, sich zu entwickeln
und Testen von Rechenwerkzeugen zur Unterstützung der Lokalisierung der EZ. Ein unterstützendes Rechenwerkzeug
würde wahrscheinlich nicht nur die extraoperative Überwachungszeit in der WWU verkürzen, dadurch Schnitt med-
ische Kosten und geringere Komplikationen im Zusammenhang mit invasiver Überwachung, könnte aber auch
Verbesserung der Anfallsfreiheitsraten, insbesondere bei den schwieriger zu lokalisierenden Patienten (d.h., nicht-
läsionale MRT-Patienten). Zusätzlich, der zugrunde liegende netzwerkbasierte Algorithmus, der EZ durchführt
Die Erkennung wird unser Verständnis der Organisation und Dynamik des Gehirns positiv beeinflussen
Netzwerke bei Epilepsieerkrankungen. Unsere Ergebnisse legen nahe, dass Epilepsie die Art und Weise verändert, wie die verschiedenen Knoten
im Gehirn sind miteinander verbunden, und dass erkrankte Knoten eher sehr zentral im gelegen sind
neuronales Netzwerk und weisen eine hohe Zentralitätssignatur auf.
Netzwerkneurowissenschaften
221
l
D
Ö
w
N
Ö
A
D
e
D
F
R
Ö
M
H
T
T
P
:
/
/
D
ich
R
e
C
T
.
M
ich
T
.
T
/
/
e
D
u
N
e
N
A
R
T
ich
C
e
–
P
D
l
F
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
N
e
N
_
A
_
0
0
0
4
3
P
D
/
.
T
F
B
j
G
u
e
S
T
T
Ö
N
0
7
S
e
P
e
M
B
e
R
2
0
2
3
Netzwerkanalyse zur Lokalisierung der epileptogenen Zone
METHODEN: DATENSAMMLUNG
Die in diese Studie einbezogenen Patienten wurden im Alter von vier Jahren wegen medizinisch unbehandelbarer Anfälle chirurgisch behandelt
verschiedene Zentren: das Johns Hopkins Hospital (JHH), das Nationale Institut für Gesundheit (NIH),
das University of Maryland Medical Center (UMMC), und die Cleveland Clinic (CC). Alle pa-
Die in diese Studie einbezogenen Patienten wurden einer invasiven präoperativen Überwachung mit beiden Subduralen unterzogen
Grid-and-Strip-Arrays oder stereotaktische EEG-Tiefenelektroden zur Anfallslokalisierung oder -kartierung
aus beredten Bereichen. Entscheidungen über die Notwendigkeit einer invasiven Überwachung und deren Platzierung
Elektrodenarrays wurden unabhängig von dieser Arbeit und ausschließlich auf der Grundlage klinischer Notwendigkeit hergestellt.
Das Forschungsprotokoll wurde vom Johns Hopkins Institutional Review Board überprüft (IRB), Die
Nationales Institut für neurologische Störungen und Schlaganfall IRB, die University of Maryland Medi-
Cal Center IRB, und die Cleveland Clinic IRB. Die Erhebung von Daten zu Forschungszwecken erfolgte
Dies geschieht ohne Auswirkungen auf die klinischen Ziele des Patientenaufenthalts. Es wurden digitalisierte Daten gespeichert
in einer vom IRB genehmigten Datenbank, die der Portabilität und Rechenschaftspflicht von Krankenversicherungen entspricht
Akt (HIPAA) Vorschriften (z.B., Server, der hinter einer Firewall mit SFTP- und SSH-Zugriff gehostet wird).
In allen vier Zentren, im Rahmen der klinischen Routineversorgung, bis zu drei staatlich geprüfte Epileptol-
ogisten markiert, im Konsens, der eindeutige elektrografische Beginn jedes Anfalls und die
Zeitraum zwischen Beginn und Beendigung des Anfalls. Der Beginn des Anfalls wurde durch verschiedene Anzeichen angezeigt
stereotype elektrografische Merkmale, die einschließen, waren aber nicht darauf beschränkt, der Beginn des Fastens
rhythmische Aktivität, ein isolierter Spike- oder Spike-and-Wave-Komplex, gefolgt von rhythmischer Aktivität,
oder eine elektrokrementelle Reaktion. Gleichzeitig mit der Untersuchung der EEG-Aufzeichnungen,
Veränderungen im Verhalten der Patienten wurden anhand des Videoabschnitts der Video-EEG-Aufzeichnungen gesucht.
Für jeden Patienten, Wir haben chirurgische Hinweise zu den Elektroden zusammengestellt, die der Resektion entsprechen
Regionen und postoperative Follow-up-Informationen darüber, wie sich die Resektion auf den Patienten ausgewirkt hat
Anfälle. Die Operation wurde als Erfolg gewertet und es wurde festgestellt, dass der resezierte Bereich das umfasst
EZ wenn, mindestens sechs Monate nach der Operation, Ein Patient berichtete über keine Anfälle oder konnte diese bewältigen
Epilepsie mit Medikamenten. Als Misserfolg wurde die Unfähigkeit definiert, die EZ überhaupt zu lokalisieren, oder wenn
Der Patient litt weiterhin unter Anfällen, die mit Medikamenten nicht beherrschbar waren
Resektion.
IEEG-Aufzeichnungen wurden über subdurale Gitterarrays erfasst, Subdurale Streifenelektroden, oder
Tiefenelektroden-Arrays in verschiedenen Kombinationen, wie durch klinische Beurteilung für pa bestimmt-
Patienten mit zeitlichen, Hinterhaupt, oder Frontallappenanfälle. Subduralgitter haben 20–64 Kontakte pro
Array und wurden in Kombination mit Subduralstreifen mit 4–8 Kontakten oder Tiefenarrays verwendet,
Somit stehen insgesamt 80–116 Aufzeichnungselektroden pro Patient zur Verfügung. Intrakranielle Kontaktstellen
wurden durch postoperatives CT dokumentiert, zusammen mit einem präoperativen MRT. Signale waren
erfasst mithilfe kontinuierlicher Mehrkanal-iEEG-Aufzeichnungen, die über gesammelt wurden 5 Tage im Durchschnitt
(Mindest.: 2 Tage; max: 10 Tage). Die klinische Überwachung dauerte 5–10 Tage pro Patient und inklusive
zwei bis sieben klinische Anfälle. Dann schnitten die Ärzte die ihrer Meinung nach sauberen Datensätze ab
und leitete es über eine sichere Übertragung zur Datenanalyse weiter.
Es waren insgesamt 42 Probanden, die in dieser Studie retrospektiv analysiert wurden: 7 vom NIH, 20
von JHH, 7 von UMMC, Und 8 von der Cleveland Clinic. Es gab 26 total gelungen
Operationen und 16 Total fehlgeschlagene Operationen. Die Gesamtzahl der Elektroden pro Patient betrug 111.86 ±
23.89. Die Gesamtzahl der bei der Analyse pro Patient verwendeten Elektroden (nach Beseitigung von laut/fehlerhaft
Kanäle, Verweise, EKG, usw.) War 70.82 ± 24.84. Die Größe der klinisch kommentierten EZ
(# Elektroden) War 8.05 ± 4.34. Das Erkrankungsalter betrug 17.21 ± 13.48 Jahre alt, während alle Patienten
jetzt sind 34.68 ± 12.30 Jahre alt. Die Themengruppen für jedes Zentrum sind in der Abbildung dargestellt 2.
Netzwerkneurowissenschaften
222
l
D
Ö
w
N
Ö
A
D
e
D
F
R
Ö
M
H
T
T
P
:
/
/
D
ich
R
e
C
T
.
M
ich
T
.
/
/
T
e
D
u
N
e
N
A
R
T
ich
C
e
–
P
D
l
F
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
N
e
N
_
A
_
0
0
0
4
3
P
D
/
T
.
F
B
j
G
u
e
S
T
T
Ö
N
0
7
S
e
P
e
M
B
e
R
2
0
2
3
Netzwerkanalyse zur Lokalisierung der epileptogenen Zone
Figur 2. Patientenkohortenpopulation für verschiedene Aufzeichnungssysteme, und in verschiedenen Krankenhäusern
Zentren. Zeigt die Verteilung erfolgreicher und fehlgeschlagener Ergebnisse für jedes Zentrum.
NIH Intrakranielle EEG-Überwachungstechnik: ECoG
Sieben in diese Studie einbezogene Patienten wurden wegen arzneimittelresistenter Anfälle chirurgisch behandelt
NIH National Institute of Neurological Disorders and Stroke und wurde einem invasiven Druck unterzogen-
Gische Überwachung mit Subduralgittern zur Anfallslokalisierung oder Kartierung eloquenter Bereiche.
Die Aufzeichnungen wurden mit einem klinischen EEG-System von Nihon Kohden erfasst. IEEG-Signale waren Sam-
flehte bei a 1 kHz-Abtastrate und gefiltert mit a 300 Hz-Antialiasing-Filter. Signale waren
Bezogen auf einen gemeinsamen Kontakt, der subkutan auf der Kopfhaut platziert wird, am Warzenfortsatz,
oder auf dem Subduralgitter. Jede Datendatei speichert kontinuierliche iEEG-Daten von allen Kanälen und ist
automatisch vom Erfassungssystem generiert.
Technik der intrakraniellen EEG-Überwachung des Johns Hopkins Hospital: ECoG
Zwanzig in diese Studie einbezogene Patienten wurden wegen arzneimittelresistenter Anfälle chirurgisch behandelt
Johns Hopkins Hospital und wurde einer invasiven präoperativen Überwachung mit Subduralgitter und unterzogen
Streifenarrays zur Anfallslokalisierung oder Kartierung eloquenter Bereiche. Aufnahmen wurden erworben
mit einem klinischen EEG-System von Nihon Kohden mit einem 1 kHz-Abtastrate und a 300 Hz antialiasing
filter, and were converted to EDF format for storage and further processing. Each EDF file stores
etwa 42 min of continuous ECoG data from all channels and is automatically gen-
erated by the acquisition system. Consecutive EDF files cover consecutive, nicht überlappend,
time windows with less than 5s-lag in between. Digitized data were stored in an IRB-approved
database compliant with HIPAA regulations.
UMMC Intracranial EEG Monitoring Technique: ECoG
Sieben in diese Studie einbezogene Patienten wurden wegen arzneimittelresistenter Anfälle chirurgisch behandelt
University Maryland School of Medicine and underwent invasive presurgical monitoring with
subdural grid and strip arrays for seizure localization or mapping of eloquent areas. At the Uni-
versity of Maryland Medical Center (UMMC), recordings were acquired with a Natus/XLTEK
Inc., USA) with 250–1,000 Hz sampling rate and
System (Natus Medical Incorporated,
Netzwerkneurowissenschaften
223
l
D
Ö
w
N
Ö
A
D
e
D
F
R
Ö
M
H
T
T
P
:
/
/
D
ich
R
e
C
T
.
M
ich
T
.
/
T
/
e
D
u
N
e
N
A
R
T
ich
C
e
–
P
D
l
F
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
N
e
N
_
A
_
0
0
0
4
3
P
D
.
T
/
F
B
j
G
u
e
S
T
T
Ö
N
0
7
S
e
P
e
M
B
e
R
2
0
2
3
Netzwerkanalyse zur Lokalisierung der epileptogenen Zone
50–300-Hz-Antialiasing-Filter, und wurden zur Speicherung und weiteren Bearbeitung in das EDF-Format konvertiert-
Abschließen. Jede EDF-Datei speichert ungefähr 42 Min. kontinuierliche ECoG-Daten von allen Kanälen
und wird vom Erfassungssystem automatisch generiert. Aufeinanderfolgende EDF-Dateien umfassen Folge-
utiv, nicht überlappend, time windows with less than 5s-lag in between. Digitalisierte Daten wurden
in einer vom IRB genehmigten Datenbank gespeichert, die den HIPAA-Vorschriften entspricht.
Stereotaktische EEG-Überwachungstechnik der Cleveland Clinic: VERMISSEN
Acht Epilepsiepatienten der Cleveland Clinic, die einer invasiven SEEG-Überwachung unterzogen wurden
Zentrum wurden in diese Studie einbezogen. Die Wahl des Elektrodenstandorts basierte auf einer Voreingenommenheit-
Die Konferenz zum Management von Plantagenpatienten wurde unabhängig von der vorliegenden Studie durchgeführt.
Zur Bestimmung wurden die Kriterien für Patienten, die sich einer SEEG-Implantation unterziehen, von Ärzten überprüft
patient eligibility for enrollment in the current study. If the patient met study criteria, Forschung
staff not involved in the surgery implantation or postsurgical care contacted the patient for
potential participation in the study.
For each subject, approximately 8–13 stereotactically placed depth electrodes were im-
planted. The electrode contacts were 0.8 mm in diameter, 2 mm in length, and spaced 1.5 mm
apart. Depth electrodes were inserted in either orthogonal or oblique orientations using a
robotic surgical implantation platform (ROSA, Medtech Surgical, Inc., USA) allowing intracra-
nial recording from lateral, intermediate, and/or deep cortical and subcortical structures in a
three-dimensional arrangement (González-Martínez et al., 2016). The day prior to surgery, Bd-
umetric preoperative MRIs (T1, contrasted with Multihance 0.1 mmol/kg) were obtained and
used to preoperatively plan electrode trajectories. All trajectories were evaluated for safety;
any trajectory that appeared to compromise vascular structures was adjusted appropriately
without affecting the sampling from areas of interest.
SEEG electrophysiological data were acquired using a conventional clinical electrophysi-
ology acquisition system (Nihon Kohden 1200, Nihon Kohden America, USA) at a sampling
rate of 1 kHz and 300 Hz-Antialiasing-Filter. Behavioral event data were simultaneously ac-
quired during behavioral experiments along with the SEEG electrophysiology and stored for
subsequent analysis. All signals were referenced to a contact affixed to the skull. Archived
electrophysiological data were not filtered prior to offline analysis.
Each patient had electrode contacts characterized according to anatomical location. Der
anatomical locations of all contacts were identified through inspection of postoperative imag-
ing, requiring agreement by two clinical experts. An example of postoperative imaging con-
tributing toward determining contact location is shown in Figure 1. Coronal and sagittal views
were available for every contact.
METHODEN: COMPUTATIONAL STEPS
In this study, our raw dataset consisted of EEG recordings of seizures with 60 s of data be-
fore and after each seizure. Data were collected from 42 patients with at least two seizures
per patient. We applied network analysis techniques and considered each electrode in the
iEEG array to be a node in a network. The overall process of our algorithm is highlighted in
Figur 3. We computed the cross-power spectrum matrix for each time window, then the cor-
responding EVC, and then we trained a Gaussian weighting function that assigned a likelihood
to each electrode for being within the EZ. After computing the heat map for the EZ predicted
set of electrodes, we compared them to the clinical electrodes for both successful and failed
surgical outcomes. We show results for each center separately, and also all patients grouped
224
Cross-power spectrum:
The Fourier transform between two
pairs of iEEG time series (d.h., zwei
different channels).
Gaussian weighting function:
A Gaussian distributed function that
applies weights to different points in
the PCA space.
Netzwerkneurowissenschaften
l
D
Ö
w
N
Ö
A
D
e
D
F
R
Ö
M
H
T
T
P
:
/
/
D
ich
R
e
C
T
.
M
ich
T
.
T
/
/
e
D
u
N
e
N
A
R
T
ich
C
e
–
P
D
l
F
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
N
e
N
_
A
_
0
0
0
4
3
P
D
/
T
.
F
B
j
G
u
e
S
T
T
Ö
N
0
7
S
e
P
e
M
B
e
R
2
0
2
3
Netzwerkanalyse zur Lokalisierung der epileptogenen Zone
l
D
Ö
w
N
Ö
A
D
e
D
F
R
Ö
M
H
T
T
P
:
/
/
D
ich
R
e
C
T
.
M
ich
T
.
/
T
/
e
D
u
N
e
N
A
R
T
ich
C
e
–
P
D
l
F
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
N
e
N
_
A
_
0
0
0
4
3
P
D
.
/
T
F
B
j
G
u
e
S
T
T
Ö
N
0
7
S
e
P
e
M
B
e
R
2
0
2
3
Figur 3. Computational steps for seizure onset localization: the algorithm processes raw ECoG to
compute the sequence of adjacency matrix A(T). From this sequence, A(T), it computes the sequence
of leading eigenvectors, v(T), as a network centrality measure, the EVC. Algorithm then converts EVC
into the sequence of rank centrality r(T). From this sequence, R(T), algorithm computes a heatmap
that generates predictions of the EZ. Yellow shading indicates the EVC of the first electrode evolving
in time whose rank centrality, r1(T), is illustrated in the plot.
together. Note that we trained the Gaussian weighting function only using one center’s pa-
tients, so that we could test our results across center. Clinical procedures can vary more from
center to center versus the variability within center, so it is a conservative approach to train
using one center and then test on all other centers to see whether our analysis holds across
different clinical procedures. All Matlab (R2016b) and Python (v 2.7) code is publicly available
online at Li (2018).
Preprocessing of Data
All data underwent digital filtering with a butterworth notch filter of order 4, implemented in
Matlab with the f ilt f ilt function (frequency ranges of 59.5 Zu 60.5). Allgemein, EEG data are
known to be noisy and referencing schemes can play a significant role in downstream data
Analyse. We decided to apply a common average referencing scheme to the data before
Analyse (Ludwig et al., 2009). Hier, we take an average signal from all recording electrodes
and subtract it from the electrodes. This has been shown to produce more stable results and
rejects correlated noise across many electrodes (Gliske et al., 2016). We made sure to ex-
clude any electrodes from subsequent analysis if they were informed to have artifacts in their
recording by clinicians.
Compute and Rank Nodal Centrality Over Time
Network centrality for each node was computed every second using a 2.5 s sliding window
sliding every second 60 s before seizure, during seizure, Und 60 s after seizure for at least two
Anfallsereignisse. For each window, the brain network was first represented by a connectivity
Common average referencing:
An EEG referencing scheme in which
a sample average of all the recording
sites is taken and is used as the
reference signal for all electrodes.
Netzwerkneurowissenschaften
225
Netzwerkanalyse zur Lokalisierung der epileptogenen Zone
Matrix (Fischer, 2012), by computing all pairwise cross-power spectra between the signals in
the gamma frequency band (30–90 Hz); das ist,
Aij =
(cid:2) 90Hz
30Hz
(Pi( F )Pj( F ))d f ,
(1)
where Pi, Pj are the magnitudes of the Fourier transform of the time series in the window
recorded from electrodes i, J, and Aij is the element of connectivity matrix and is the adjacency
between nodes i and j. We chose the gamma band because the gamma frequency band has
often exhibited the most modulation in power between nonseizure and seizure periods. It has
been thought to be correlated to neuronal spiking and fMRI activity and thus carries information
in such invasive recordings (Gotman, 1983; Worrell et al., 2004; Wu & Gotman, 1998).
The importance of each electrode to the network connectivity was measured by the strength
and number of connections it makes with other electrodes, referred to as centrality. Wir verwendeten
the eigenvector centrality (E VC) to measure the connectivity of each electrode, as EVC showed
interesting repeatable patterns over seizure events in our prior study (Burns et al., 2014). Der
EVC of an electrode is defined as the sum of the EVCs of all other electrodes weighted by their
Konnektivität, which measures the relative influence of a node within the network. The EVC of
all electrodes is computed implicitly as
E VC(ich) = λ
N
∑
j=1
AijEVC(J).
(2)
λ is the leading eigenvalue of the connectivity matrix A and the EVC is then the leading
eigenvector of A. In simple terms, the EVC of a node in the network (electrode) is proportional
to the sum of EVCs of its neighbors (nodes it is connected to). Das ist, a node is important if it
Ist (A) connected to a few nodes that are themselves very important or if it is (B) connected to a
very large number of not-so-important nodes. The leading eigenvectors of connectivity matri-
ces were calculated numerically at each second during the recordings from the connectivity
matrices. Endlich, the EVC vector for each second was converted to a ranked vector containing
Werte 1 to N, where a 1 was placed in the component of EVC that had the smallest centrality
and an N was placed in the component of EVC that had the largest centrality.
Normalize Rank Evolution Signals
Nächste, we normalized the rank evolution signals (the EVC) for each electrode in the X (Zeit) Und
Y (rank centrality, d.h., number of electrodes) directions. This was done so that we can compare
signals from different patients that have varying numbers of electrodes and varying seizure
durations across individuals and within individuals. To normalize along the X-axis, we either
stretched (interpolated) or shrunk (simply downsampled at a lower sampling rate) each ranked
EVC signal during a seizure epoch such that all signals were 500 data points in length. Am meisten
ranked EVC signals were under 500 s in length, so the majority of the rank centrality signals
were stretched using linear interpolation (using the interp1 function in Matlab) preserving the
shape of the signal during a seizure event. To normalize along the Y-axis, we scaled the rank
centrality between 0 Und 1 by dividing by the number of electrodes. Weiter, um zu
compare the ranked EVC in a quantifiable manner, we normalized all the X, Y normalized
signals such that the centrality signal integrated to 1. We divided the normalized rank centrality
Netzwerkneurowissenschaften
226
l
D
Ö
w
N
Ö
A
D
e
D
F
R
Ö
M
H
T
T
P
:
/
/
D
ich
R
e
C
T
.
M
ich
T
.
/
/
T
e
D
u
N
e
N
A
R
T
ich
C
e
–
P
D
l
F
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
N
e
N
_
A
_
0
0
0
4
3
P
D
.
/
T
F
B
j
G
u
e
S
T
T
Ö
N
0
7
S
e
P
e
M
B
e
R
2
0
2
3
Netzwerkanalyse zur Lokalisierung der epileptogenen Zone
by area under the curve. This normalization converted each signal into a probability density
Funktion,
R(¯t) = EVC(T)/N,
(3)
¯t
where R(¯t) is the normalized rank signal in time after dividing by the number of electrodes
and ¯R(¯t) is the normalized rank signal at normalized time ¯t.
(4)
¯R(¯t) =
(cid:3)
R(¯t)
R(¯t) ¯dt
,
l
D
Ö
w
N
Ö
A
D
e
D
F
R
Ö
M
H
T
T
P
:
/
/
D
ich
R
e
C
T
.
M
ich
T
.
T
/
/
e
D
u
N
e
N
A
R
T
ich
C
e
–
P
D
l
F
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
N
e
N
_
A
_
0
0
0
4
3
P
D
/
T
.
F
B
j
G
u
e
S
T
T
Ö
N
0
7
S
e
P
e
M
B
e
R
2
0
2
3
Compute Feature Vector From Normalized Rank Signals
For each normalized signal, we extracted the deciles in time, the locations at which the signal
integrates equally to 10% of the total area under the curve, das ist, points in normalized time
where the signal integrates to 0.1, 0.2, 0.3, and so on until the end of the signal is reached.
This gives a 10-dimensional vector for each signal that serves as a feature vector.
Electrode Weight Assignment Based on Feature Vectors
Once we calculated feature vectors for each signal, we projected the features into a 2D princi-
ple component (PC) Raum. This was done by assuming that each feature vector is an observa-
tion, hence the analysis was performed in space x time. We performed PC analysis and plotted
the features across all electrodes and patients projected onto the first and second PCs. Jede
electrode (data point in Figure 4A) was labeled according to whether the electrode was in the
clinical annotated EZ region and whether the surgical resection was a success or a failure. Wir
then created a weighting function over the 2D PC space, which would assign a weight to an
electrode based on their location in PC space.
To generate this weighting function, we discretized it into equally sized square partitions
(100 × 100 along first and second principal components). The mean normalized rank signature
across all data points was computed for each partition. The signatures for the four corner
partitions are shown in Figure 4A. The shapes of the mean normalized rank signatures across
partitions change in a somewhat continuous manner. Moving vertically from the bottom of the
PC space to the top, the rank signatures transition from a concave to a convex shape. Moving
from left to right, the signature shifts horizontally: forward (to the right) if the partition is at the
bottom of the PC space, and backward (to the left) if at the top of the PC space.
Our hypothesis is that the arch signature displayed in the bottom left of Figure 4A represents
the signatures of the EZ because this is the region of the PC space that has the most isolated
channels that come from patients with successful outcomes (Grün + points). Tatsächlich, the bot-
tom portion of the PC grid shows the arch signature. daher, the weighting function is set
to be highest in these regions and decay as a function of distance from these regions. We de-
fined a weighting function to be the sum of four bivariate Gaussian-like functions (Gleichung 5,
Figure 4B) as shown in Equation 5. The 2D PC space is divided into four quadrants defined by
an origin. See Figure 4B (links) with origin (−100, −100).
Training Origin of Gaussian Weighting Function
Leave-one-out:
A training procedure for an algorithm
that leaves one data point out during
a pass-through of the training.
In each quadrant, the bivariate Gaussian-like function was initialized with the shapes in
Figure 4A. The covariance matrix in each quadrant was computed as the sample covariance
from the data points in that quadrant. The origin of the four quadrants is the mean vector,
which is trained. We followed a leave-one-out training procedure on the sample of 20 Patienten
Netzwerkneurowissenschaften
227
Netzwerkanalyse zur Lokalisierung der epileptogenen Zone
l
D
Ö
w
N
Ö
A
D
e
D
F
R
Ö
M
H
T
T
P
:
/
/
D
ich
R
e
C
T
.
M
ich
T
.
/
/
T
e
D
u
N
e
N
A
R
T
ich
C
e
–
P
D
l
F
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
N
e
N
_
A
_
0
0
0
4
3
P
D
.
T
/
F
B
j
G
u
e
S
T
T
Ö
N
0
7
S
e
P
e
M
B
e
R
2
0
2
3
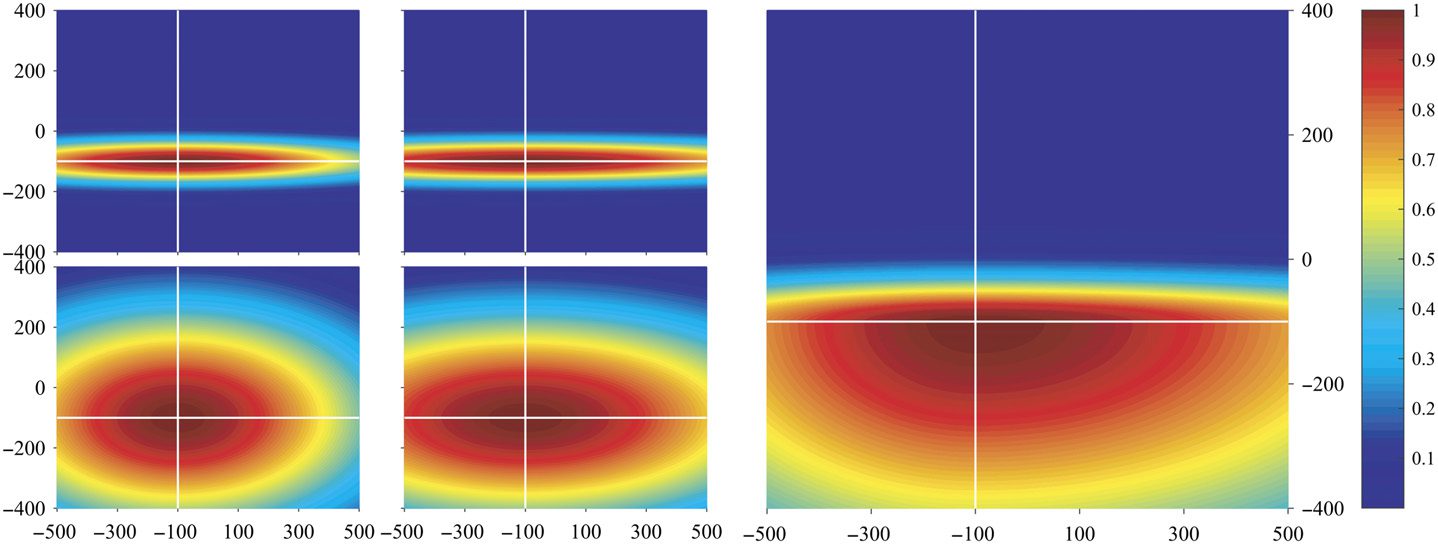
(A) First and second PCA component distribution. Points in PC space: 1. Grün +: Re-
Figur 4.
sected electrodes in successful outcomes, 2. Red •: nonresected electrodes in successful outcomes,
3. Schwarz +: resected electrodes in failed outcomes, Und 4. Black •: nonresected electrodes in failed
outcomes. The plots in each of the four insets show the mean normalized rank centrality signal for
points in the regions bounded by orange rectangles. The shaded regions in the plots indicate the
1 standard deviation bounds. The green and red lines in the plots indicate the start and end of a
seizure episode, jeweils. The yellow circle highlights the region of interest, where there are
many green markers. (B) An example of the Gaussian weighting function, where the color repre-
sents the weight of an electrode being within the EZ. The four plots in the left-hand side represent
the Gaussian weighting function for each quadrant, jeweils. The right-hand plot is the sum of
the four Gaussian functions, which gives the final Gaussian weighting function.
Netzwerkneurowissenschaften
228
Netzwerkanalyse zur Lokalisierung der epileptogenen Zone
collected at JHU. We chose JHU because it had the greatest number of patients collected within
center and would still account for less then 50% of the total patients. The mean of all four quad-
rants is optimized for maximizing the DOA. In Figure 4B, this is shown as (−100, 100), welche
was found at the end. Once the optimized mean is found, then all four quadrants’ Gaussian
functions, wi(X, j), are linearly combined with a Heaviside step function to get the final Gaus-
sian weighting function, w(X, j). This final Gaussian weighting function, w(X, j), is used to
assign weights to all subsequent EVC of each electrode for every patient. This in turn produces
the likelihood of every electrode being within the EZ set.
w(X, j) =
4
∑
i=1
Hi(X, j)wi(X, j),
Wo
(cid:4)
wi(X, j) = exp
αi – exponential decay factor for ith quadrant;
(cid:7)
−αi(x − µ)T ∑−1
(x − µ)
(cid:7)
(cid:6)
(cid:6)
;
ich
(cid:5)
x −
X
j
, and µ −
μx
μy
define the position and mean vector, jeweils;
∑i – covariance matrix of ith quadrant;
Hi(X, j) = Θ(x − μx)Θ(y − μy) – Θ is the heaviside step function; Und
(X, j) ∈ ith quadrant.
Computing Degree of Agreement and Statistical Analysis
For every seizure event for every patient in NIH, UMMC, and CC, we generated a set of elec-
trodes with their heatmap (defined by electrode weights; siehe Abbildung 3), which can be inter-
preted as their likelihood for being in the EZ. For each seizure recording, we then computed
the degree of agreement between the computed EZ likelihoods and clinical annotations of the
NEIN. The likelihood was computed using the Gaussian weighting function trained as described
in the previous subsection. Dann, a threshold α = 0.3, 0.6, 0.9 was applied to each heatmap,
and the set of electrodes whose likelihoods exceeded α were defined as the algorithm’s EZ
(AEZ). The AEZ was then compared with clinically annotated EZ (CEZ) using the following
degree of agreement (DOA) statistic:
DOA =
(CEZ ∩ AEZ)
CEZ
−
(
¯CEZ ∩ AEZ)
¯CEZ
.
(6)
Note that ¯S is the complement of the set S, and that D ∈ [−1, 1], where DOA = 1 impliziert
perfect agreement and DOA < 0 is less agreement.
Across all patients, electrodes, and seizure events, we have a collection of DOA values. We
then derive two distributions: (a) the distribution of DOA for all electrodes implanted in patients
who had successful treatments, and (b) the distribution of DOA for all electrodes implanted
in patients who had failed treatments. We then test whether there is a significant difference in
DOA distribution between these two patient groups using the Wilcoxon rank sum test to test
for statistical differences. This nonparametric test was selected, as the data are not guaranteed
to meet the normality conditions for a Student’s t test (Whitley & Ball, 2002). In addition, we
also added an across-center analysis where we combine all the data and test whether the DOA
distributions for successful versus failed outcomes are significantly different.
Network Neuroscience
229
(5)
l
D
o
w
n
o
a
d
e
d
f
r
o
m
h
t
t
p
:
/
/
d
i
r
e
c
t
.
m
i
t
.
/
t
/
e
d
u
n
e
n
a
r
t
i
c
e
-
p
d
l
f
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
n
e
n
_
a
_
0
0
0
4
3
p
d
.
/
t
f
b
y
g
u
e
s
t
t
o
n
0
7
S
e
p
e
m
b
e
r
2
0
2
3
Network analysis to localize the epileptogenic zone
On top of this analysis, we also add a min-max scaling to normalize the degree of agree-
ments within each center, so that success and failure could be compared at the same scale.
High-Frequency Oscillator: qHFO Detector
We compared our algorithm with the qHFO algorithm presented in Gliske et al. (2016), which
uses a sensitive HFO detector, then redacts HFOs that were produced by artifacts. Previous
work has shown that sampling rates of 1000 Hz are capable of recording HFOs, but only cap-
ture 60% of the events Gliske et al. (2016). Therefore, we only analyzed patients with sampling
rates ≥ 1,000 Hz and with available interictal data. This resulted in three patients from NIH
and two patients from JHU, with a total of 13 separate recorded datasets. The datasets here
analyzed had an average recording of 7.1 min, 83 total electrodes analyzed, and 10 electrodes
within the clinically annotated EZ set. Using the qHFO algorithm on this data required a few
minor adaptions.
We used a single common average reference applied to all analyzed intracranial electrodes
(as described earlier), rather than separating the referencing between depth-electrode channels
and grid channels as was done in Gliske et al. (2016). The popDet artifact rejection method
also could not be used, as it requires sampling rates of at least 2,000 Hz.
RESULTS
Every patient (n = 42) with at least two seizures was analyzed (total of 113 seizures), with 20
of the patients from JHU used to train the final Gaussian weighting function. The output of
the process for each seizure recording is each electrode’s likelihood of being in the EZ. These
likelihood scores are in turn used to produce a heatmap that can be overlaid on a brain MRI
to show the relative predicted EZ region for a certain patient. Figure 5 shows a few examples
of heatmaps for three patients who had successful outcomes and three patients with failed
l
D
o
w
n
o
a
d
e
d
f
r
o
m
h
t
t
p
:
/
/
d
i
r
e
c
t
.
m
i
t
.
t
/
/
e
d
u
n
e
n
a
r
t
i
c
e
-
p
d
l
f
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
n
e
n
_
a
_
0
0
0
4
3
p
d
t
.
/
f
b
y
g
u
e
s
t
t
o
n
0
7
S
e
p
e
m
b
e
r
2
0
2
3
Figure 5. This figure shows an example overlay of the algorithm’s heatmap of likelihood on a
brain scan for six patients (three successful and three failed outcomes). The red region shows our
predicted onset zone and the black outlines represent where the clinicians performed a resection.
The orange, yellow, green, and blue regions represent lower likelihoods for that specific electrode
being within the EZ set as predicted by the algorithm.
Network Neuroscience
230
Network analysis to localize the epileptogenic zone
Table 1. HFO results for the two patients with interictal data from NIH. Only two datasets (two
patients) showed HFO rates not identically zero. Only one dataset had an HFO analysis with an
electrode within the clinically annotated set.
Patient
JH1
JH3
pt1aslp1
pt1aslp2
pt1aw1
pt1aw2
pt2aslp1
pt2aslp2
pt2aw1
pt2aw2
pt3aslp1
pt3aslp2
pt3aw1
Duration (seconds)
1,800
1,800
405
498
425
414
376
419
397
664
362
379
363
Identification by HFO
Rates identically zero
No anomalously high channels
Rates identically zero
Rates identically zero
Rates identically zero
Prediction has been made ‘AD1’
Rates identically zero
Rates identically zero
Rates identically zero
Rates identically zero
Rates identically zero
Prediction has been made ‘SFP6’
Rates identically zero
l
D
o
w
n
o
a
d
e
d
f
r
o
m
h
t
t
p
:
/
/
d
i
r
e
c
t
.
m
i
t
.
t
/
/
e
d
u
n
e
n
a
r
t
i
c
e
-
p
d
l
f
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
n
e
n
_
a
_
0
0
0
4
3
p
d
t
.
/
f
b
y
g
u
e
s
t
t
o
n
0
7
S
e
p
e
m
b
e
r
2
0
2
3
outcomes. For the three successful patients, the AEZ lies entirely within the resected regions,
suggesting a high DOA between the AEZ and CEZ. For one of the failed patients, the resected
region and the AEZ do not overlap, that is, DOA is low. For the other failed patient, the AEZ
is a very small set, suggesting that the EZ may not be appropriately covered by the electrode
implantation.
In our comparative HFO analysis, we analyzed 13 segments of data from five patients. Of
the 13 files, most patients have no HFOs, even at 1,000 Hz sampling rate (see Table 1). Only
three data segments had HFO detections, but one of them did not have an anomalous grouping
suggestive of the EZ (30% of the total recording time from all 13 data segments). In JH3, there
were HFOs, but no channels had an anomalous rate high enough to be predicted within the
EZ set. In NIH pt1aw2 and pt3alsp3, both only had a single channel predicted to be in the EZ.
This prediction was in concordance with clinically annotated EZ in pt1 but not in pt3.
The lower sampling rate and short time segments are not ideal for automated HFO analysis,
as is apparent from these results. In our network analysis, we had a high DOA with pt1 (0.62),
while a relatively lower DOA for pt3 (−0.16). It seemed that for pt3, HFO analysis completely
disagreed with clinical annotations, while the network analysis found more electrodes then
the clinically annotated EZ, which led to lower DOA. For pt1, the network analysis also high-
lighted the same electrode as being in the EZ set. This shows how HFO and network analysis
can complement each other in analyzing different sections of the data. Based on our limited
comparisons due to inherent data limitations, our analysis is more capable of identifying the
full clinically annotated EZ than HFOs in this specific dataset.
In Figure 6, we show the DOA for datasets collected from the test datasets (the three clin-
ical centers: UMMC, NIH, CC) for three different threshold values, α, that are placed on the
likelihood distribution (electrodes with likelihood greater then threshold are placed in the EZ
set). The resulting DOA after training the Gaussian weighting function for JHU are shown in
Supplementary Table 5 (Li et al., 2018). It also shows the same trend as seen in Figure 6. As
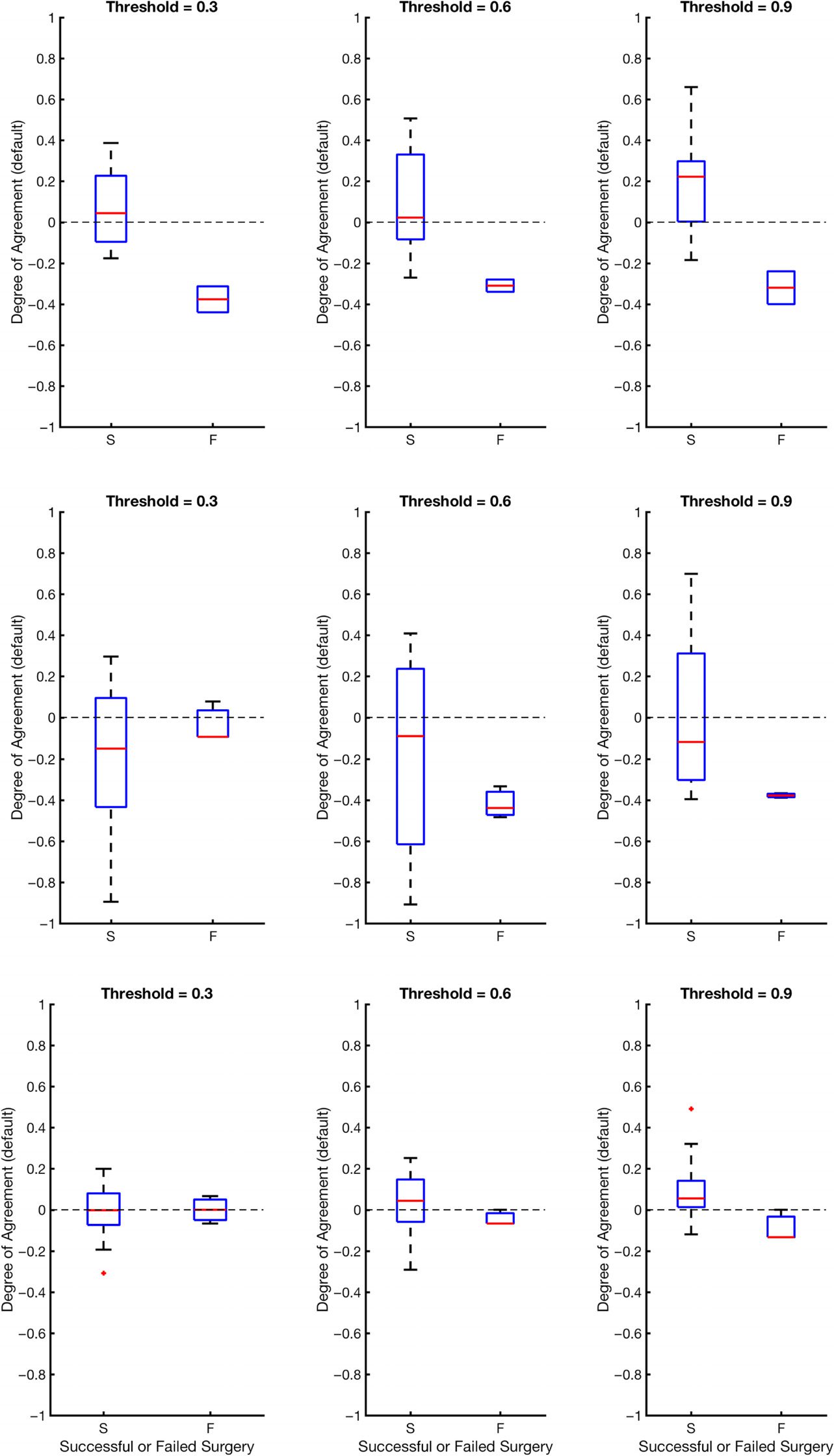
illustrated in Figure 6, the general trend is that the DOA distributions for successes and failures
separate more as α increases, and α = 0.9 appears to be an operative threshold that shows a
positive DOA for successes and a negative DOA for failed outcomes. For α = 0.9, the statistics
Network Neuroscience
231
Network analysis to localize the epileptogenic zone
l
D
o
w
n
o
a
d
e
d
f
r
o
m
h
t
t
p
:
/
/
d
i
r
e
c
t
.
m
i
t
.
/
/
t
e
d
u
n
e
n
a
r
t
i
c
e
-
p
d
l
f
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
n
e
n
_
a
_
0
0
0
4
3
p
d
.
/
t
f
b
y
g
u
e
s
t
t
o
n
0
7
S
e
p
e
m
b
e
r
2
0
2
3
Figure 6. This figure shows degrees of agreement using the degree of agreement index between
our algorithm and clinical annotations for successful and failed surgical resections. The dashed line
at DOA = 0 represents neither agreement nor disagreement. The red line is the average DOA, and
the blue box is the box plot of the DOA; −1 is a perfect disagreement between the algorithm and
clinical set, while 1 is a perfect agreement between the algorithm and clinical set.
Network Neuroscience
232
Network analysis to localize the epileptogenic zone
Table 2. Degree of agreement results for α = 0.9 with average ± standard deviation from each
clinical center and also the resulting p value from the Wilcoxon rank-sum test. All centers show
a significant difference between success and failure cases. Note JHH is used in the training of the
Gaussian weighting function.
Center
UMMC
NIH
CC
*JHH
All
DOA statistics for success
0.09 ± 0.15
0.21 ± 0.25
0.01 ± 0.38
0.21 ± 0.23
DOA statistics for failure
−0.09 ± 0.08
−0.32 ± 0.11
−0.38 ± 0.01
0.08 ± 0.25
0.14 ± 0.27
0.00 ± 0.27
P value
0.027
0.020
0.024
0.016
0.002
for DOA (mean and standard deviation) are given in Table 2 for each center and across all
centers together. By applying a Wilcoxon rank-sum test, we also see a significant difference at
significance level 0.05 for all centers at threshold level of 0.9. At each center, there is a trend
of the DOA that is a function of clinical outcome of the patient. This is consistently shown
across recording platform (ECoG for UMMC, NIH and SEEG for CC) and patient population.
In all cases, as the threshold increases from 0.3 to 0.9, the difference of DOA between success-
ful and failed cases increases. If there is low DOA with the algorithms EZ and the clinically
annotated EZ and the patient is a failed outcome, then this may be a case of mislocalization.
If, on the other hand, there is no visible EZ from the algorithm (all weights are low), then the EZ
may not be in the vicinity of the electrode, suggesting a possible misplacement of electrodes.
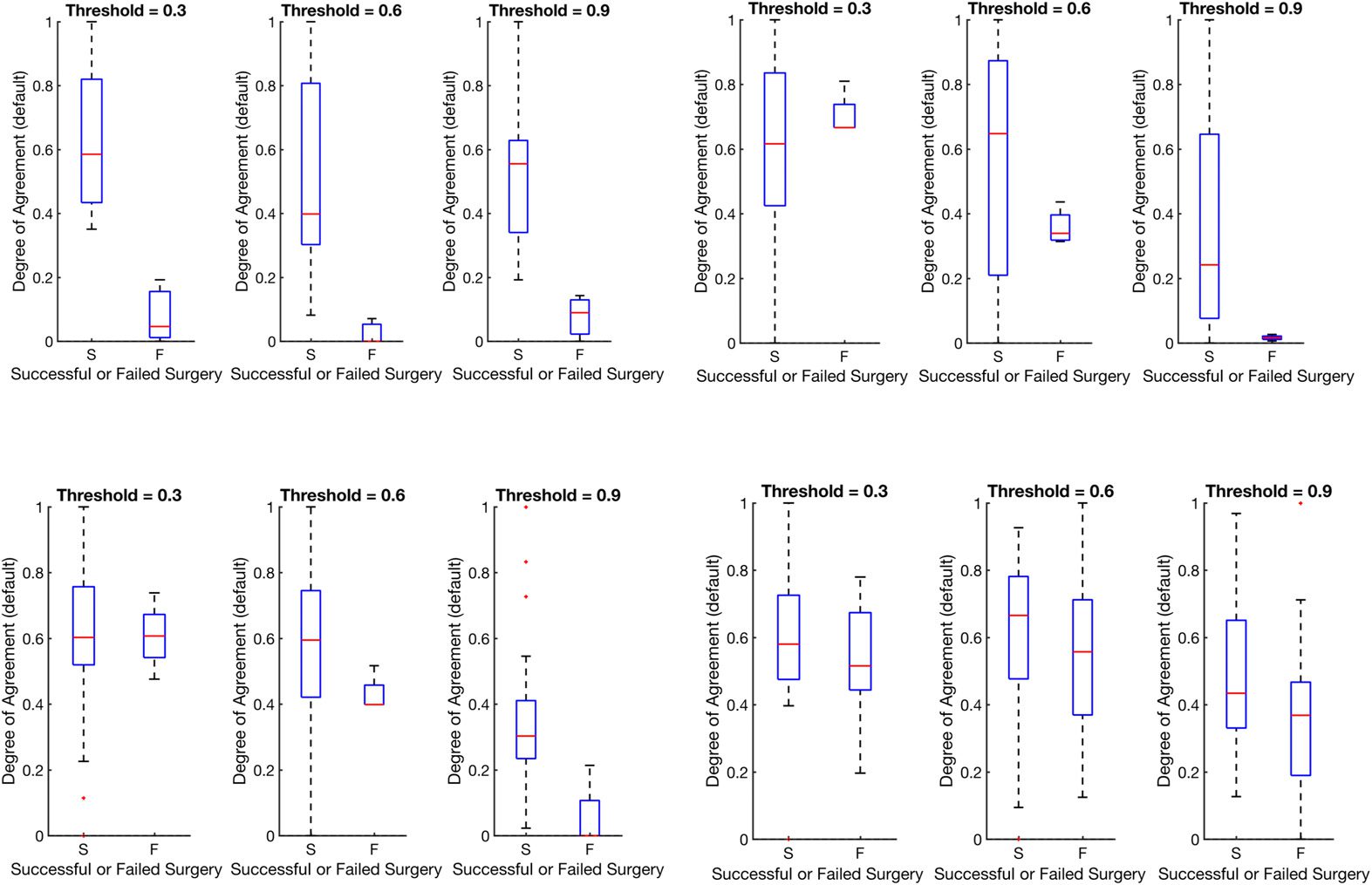
We also show in Figure 7 that there is no bias due to center (results are shown in Table 3.
All centers, when normalized, show a significant difference between successes and failures.
l
D
o
w
n
o
a
d
e
d
f
r
o
m
h
t
t
p
:
/
/
d
i
r
e
c
t
.
m
i
t
.
/
t
/
e
d
u
n
e
n
a
r
t
i
c
e
-
p
d
l
f
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
n
e
n
_
a
_
0
0
0
4
3
p
d
.
/
t
f
b
y
g
u
e
s
t
t
o
n
0
7
S
e
p
e
m
b
e
r
2
0
2
3
Figure 7. This figure shows distributions of the degree of agreement for every center including JHU
after min-max normalization to compare each center on the same scale of success versus failure.
Note that min-max normalization scales all distributions between 0 and 1.
Network Neuroscience
233
Network analysis to localize the epileptogenic zone
Table 3. Degree of agreement results for α = 0.9 with average ± standard deviation from each
clinical center after min-max scaling and also the resulting p value from the Wilcoxon rank-sum
test. All centers show a significant difference between success and failure cases.
Center
UMMC
NIH
CC
*JHH
All
DOA statistics for success
0.35 ± 0.23
0.54 ± 0.23
0.36 ± 0.34
0.50 ± 0.23
DOA statistics for failure
0.05 ± 0.11
0.08 ± 0.07
0.02 ± 0.01
0.36 ± 0.24
0.45 ± 0.27
0.29 ± 0.25
P value
0.0057
0.0061
0.0016
0.0158
0.0005
The large variation is due to the varying number of electrodes implanted per patient and the
varying size of the clinical EZ hypothesis. However, all centers show significant difference
when compared with a Wilcoxon rank-sum test.
In the case that a patient has failed outcomes, we would not expect to see a perfect dis-
agreement DOA score of −1 because of the above reasons. There may have been no visible EZ
recorded from the electrode network, or the EZ may not have been fully resected (but part of it
was still clinically annotated). It is also important to note that when a patient has a successful
surgical outcome, clinicians remove a large portion of the brain, which is a superset of the
clinically annotated EZ. It is not certain that all clinically annotated EZ electrodes are actually
part of the true underlying EZ, so we would expect some deviation from perfect agreement
with the clinically annotated EZ (e.g., we should not expect to see a perfect DOA score of 1
for successful patients).
DISCUSSION
The definition of the EZ, including its anatomical and electrophysiological signatures, has been
an evolving and controversial topic since the foundation of modern epilepsy surgery. The EZ,
defined as the site of primary organization of the ictal discharge, refers to the cortical ar-
eas connected together through an excessive synchronization at seizure onset (Talairach &
Bancaud, 1973; Wendling, Chauvel, Biraben, & Bartolomei, 2010). Fast activity (FA) at ic-
tal onset has been clinically accepted as the main feature of the EZ since the beginning of
the invasive monitoring era, particularly in the SEEG literature (Talairach & Bancaud, 1973).
Since the development of subdural ECoG recordings, much attention has also been paid to the
time precedence of phasic transients, especially spiking activities (Boonyapisit et al., 2003;
Palmini et al., 1995). In the last 15 years, identification of high-frequency oscillations (HFO)
during interictal and ictal periods in experimental models reoriented research interest toward
high-gamma activities in human epilepsies as a potential EZ marker (Bragin et al., 2002;
Matsumoto et al., 2013; Zijlmans et al., 2012). In parallel, DC recordings exemplified the con-
fast and ultra-slow frequencies (Gnatkovsky et al., 2014; Ikeda et al., 1996;
comitance of
Thompson et al., 2016; Wu & Gotman, 1998), which could be used as potential biomarkers
of the EZ.
Although clinical definitions have been explored, a network-based operational definition
of the EZ is currently not well defined in the literature. Novel computational network analyses
may overcome some of the challenges associated with more conventional invasive monitoring
recordings methods. In this study, we analyze how centrality signatures of electrode recordings
within an epileptic network change over time and how they relate to clinical annotations from
Network Neuroscience
234
l
D
o
w
n
o
a
d
e
d
f
r
o
m
h
t
t
p
:
/
/
d
i
r
e
c
t
.
m
i
t
.
/
t
/
e
d
u
n
e
n
a
r
t
i
c
e
-
p
d
l
f
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
n
e
n
_
a
_
0
0
0
4
3
p
d
.
/
t
f
b
y
g
u
e
s
t
t
o
n
0
7
S
e
p
e
m
b
e
r
2
0
2
3
Network analysis to localize the epileptogenic zone
four different hospital centers. We take in ECoG and SEEG data from 60 s before and after a
seizure instance for 42 patients and produce a frequency connectivity network over time using
the cross-power spectra of the signal in the 30–90 Hz range. Then we computed the EVC for
each electrode at a time window to obtain a normalized ranked centrality of every electrode
over time. By overlaying a Gaussian weighting function that was trained only with patients
from one center, we then obtain a likelihood for each electrode of being in the EZ. Then we
computed a degree of agreement between our algorithm and clinically labeled EZ using the
DOA index for all patients by setting an arbitrary threshold.
Some previous approaches for marking the EZ included FA, signal flattening, and slow
potential shift. Fast activity frequently occurs quasisimultaneously in multiple areas so that
visual discrimination can be cumbersome and can lead to subjective interpretations. A differ-
ent approach, frequency localization, was used by Gnatkovsky et al. (2014). After defining
frequencies of interest (FOIs) and plotting their power change over time, they localized the
distribution of FOIs in different contacts of the depth electrodes. The EZ, defined as the area
exhibiting frequency changes at seizure onset, could then be delineated.
In a retrospective
and prospective study of patients investigated using SEEG, the same method was applied to test
three potential biomarkers of EZ, namely FA, signal flattening, and slow potential shift. These
biomarkers colocalized with the EZ as defined by standard SEEG criteria and postresection
seizure outcome (Gnatkovsky et al., 2014).
Other approaches for marking the EZ include HFO analyses.
Interictal HFOs have been
shown to have some value in identifying the EZ (Burnos et al., 2016; Jacobs et al., 2012;
Xiang, 2008; Malinowska, Bergey, Harezlak, & Jouny, 2015; Usui et al., 2011; Van Klink et al.,
2014). In our comparative analysis, we made modifications to the algorithm based on limita-
tions in the data that were available at the clinical centers. First, in the 1,000 Hz sampled data,
the number of HFOs is significantly reduced, although the detected HFOs are still useful to
identify the EZ (Gliske et al., 2016). The lower sampling rate also required some modifications
to the algorithm: the fast-transient artifact detector could not be used (as it requires sampling
rates > 2 kHz) and the upper edge on the band-pass filter needed to be reduced from 500
Zu 400 Hz. Zweite, the limitation to interictal data restricts the identification of the full EZ:
HFO results typically report a very small number of channels involved, which are typically
much smaller than the eventual resected volume of tissue. Although HFO analyses show
promise in analyzing electrophysiology of epileptic patients, they do not take into account the
network nature of epilepsy. HFO analyses are important for analyses of interictal data, seit
our analysis is limited by requiring recorded seizure events.
In zukünftigen Studien, it would be
interesting to see how network algorithms and HFO algorithms can complement each other to
improve EZ localization.
It is important to note that network-based analyses are not new to analyzing EEG recordings
from epilepsy patients. Previous studies have shown that seizure activity is a dynamic multi-
channel process, and the correlation structure right around a seizure event also follows a typ-
ical evolution, similar to our ranked EVC signal (Kramer, Kolaczyk, & Kirsch, 2008; Schindler
et al., 2007).
In Kramer et al. (2008) and Schindler et al. (2007), they do not relate it back
to EZ, but just look at network dynamics during seizure events. In Schevon et al. (2007), Die
authors compute interelectrode synchrony using the mean phase coherence algorithm and re-
late locally synchronous EEG channels back to the EZ, but analyzed only nine patients from
a single center. A similar small-scale study was performed in Korzeniewska et al. (2014) mit
six epilepsy patients from one center. Other studies use computational models to understand
Netzwerkneurowissenschaften
235
l
D
Ö
w
N
Ö
A
D
e
D
F
R
Ö
M
H
T
T
P
:
/
/
D
ich
R
e
C
T
.
M
ich
T
.
T
/
/
e
D
u
N
e
N
A
R
T
ich
C
e
–
P
D
l
F
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
N
e
N
_
A
_
0
0
0
4
3
P
D
.
T
/
F
B
j
G
u
e
S
T
T
Ö
N
0
7
S
e
P
e
M
B
e
R
2
0
2
3
Netzwerkanalyse zur Lokalisierung der epileptogenen Zone
the biophysical mechanisms related to epilepsy surgery (Khambhati et al., 2016; Sinha et al.,
2017).
In Khambhati et al. (2016), they applied a virtual resection model using data from
10 Patienten. In Sinha et al. (2017), the authors developed patient-specific dynamical network
models of epileptogenic cortex (computational models). Jedoch, there were only 16 Patienten
analyzed from one center.
This manuscript describes a somewhat large-scale research study that applies network-
based data analysis tools to invasive EEG data to explore possible EEG signatures of the EZ. In
no way are we proposing that this algorithm be directly translated into the clinic. Eher, es jetzt
compares how pairwise correlations may improve over quantifying HFOs in each channel indi-
vidually, which has been the most recently accepted approach. We present a network analysis
related back to the annotated EZ, analyzing data from before and after seizures, and analyzing
data from multiple centers (mit 113 Anfälle von 42 Patienten). In our study, we showed that
there is a general higher degree of agreement between our algorithm and clinically successful
surgical resections of the EZ and a lower degree of agreement between our algorithm and clin-
ically failed resections. By setting a simple threshold on the likelihood maps, we can obtain
a similarity measure between our algorithm and clinical labels for both successful and failed
surgeries. As the threshold increases, our algorithm becomes better at identifying whether suc-
cessful resections had the correct EZ. We observed that the algorithm’s performance degraded
with respect to degree of agreement when patients were implanted sparsely with single strips
across all four lobes (UMMC patients) and sometimes in both hemispheres. The clinicians
place these strips with such wide coverage if there is no clear preimplantation hypothesis and
if seizures are thought to be starting from multiple brain regions. Oft, these patients do not
have clear EZ localization and/or do not end up as candidates for surgery. We also found that
if the electrographic onset of seizure is not close to the clinically annotated onset of seizure,
then the degree of agreement with clinicians is reduced. The electrographic onset is the start
of seizure that is seen on the EEG recordings but not manifested in any behavioral changes in
the patient. The clinical onset is the time at which the patient exhibits noticeable behavioral
changes due to seizure onset (z.B., muscle twitches).
Our results suggest that network data analytics may be a useful tool to assist in localization of
the epileptogenic zone, especially when electrode implantation covers the EZ network densely.
This is expected, since the threshold on the network’s likelihood is essentially a threshold
on the algorithm’s confidence in an electrode being within the EZ set. Future work entails
exploring different weighting functions applied over the rank centrality space and possibly
merging features from HFO and network algorithms. Besides looking solely at gamma power
(30–90 Hz) cross-power matrices, the work could expand to encompass more frequency bands
that could contain signals of importance in EZ localization. Zusätzlich, a more comprehensive
study that compares the outcomes between SEEG and ECoG could help understand limitations
des Algorithmus, and also be of clinical importance in using SEEG versus ECoG. Zusätzlich, Wenn
we had more patient data from other centers, then it would be interesting to see how a pooled
training procedure may improve our results. This work is meant to supplement the growing
evidence in the literature that epilepsy is a network phenomenon and therefore also requires
network algorithms to better understand its manifestation.
Anerkennung
We would like to thank the reviewers for their valuable advice.
Netzwerkneurowissenschaften
236
l
D
Ö
w
N
Ö
A
D
e
D
F
R
Ö
M
H
T
T
P
:
/
/
D
ich
R
e
C
T
.
M
ich
T
.
/
T
/
e
D
u
N
e
N
A
R
T
ich
C
e
–
P
D
l
F
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
N
e
N
_
A
_
0
0
0
4
3
P
D
/
.
T
F
B
j
G
u
e
S
T
T
Ö
N
0
7
S
e
P
e
M
B
e
R
2
0
2
3
Netzwerkanalyse zur Lokalisierung der epileptogenen Zone
SUPPORTING INFORMATION
Code is open source at https://github.com/ncsl/eztrack. Since this was a retrospective data
Studie, there is no table of the JHU patients and their clinical operative notes because the data
were not available from JHU.
BEITRÄGE DES AUTORS
Adam Li: Formale Analyse; Methodik; Software; Validierung; Visualisierung; Writing –
ursprünglicher Entwurf; Writing – review & Bearbeitung. Sridevi Sarma: Konzeptualisierung; Formale Analyse;
Akquise von Fördermitteln;
Untersuchung; Methodik; Projektverwaltung; Ressourcen;
Aufsicht; Writing – original draft; Writing – review & Bearbeitung. Robert Yaffe: Datum-
tion. Bhaskar Chennuri: Konzeptualisierung; Datenkuration; Formale Analyse; Methodik;
Writing – original draft; Writing – review & Bearbeitung. Kareem A. Zaghloul: Datenkuration;
Akquise von Fördermitteln; Untersuchung; Writing – original draft; Writing – review & Bearbeitung. Sara
Es sagte: Datenkuration; Akquise von Fördermitteln; Writing – original draft; Writing – review & Bearbeitung.
Jennifer Haagensen: Datenkuration; Writing – original draft; Writing – review & Bearbeitung. Jennifer
Hopp: Datenkuration; Writing – original draft; Writing – review & Bearbeitung. Emily Johnson: Daten
Kuration; Writing – original draft; Writing – review & Bearbeitung. Nathan Crone: Datenkuration;
Writing – original draft; Writing – review & Bearbeitung. William Stan Anderson: Datenkuration;
Writing – original draft; Writing – review & Bearbeitung. Zach Fitzgerald: Datenkuration; Writing –
ursprünglicher Entwurf; Writing – review & Bearbeitung.
Juan Bulacio: Datenkuration; Writing – original
John T. Sturm: Datenkuration; Writing – original draft;
Entwurf; Writing – review & Bearbeitung.
Writing – review & Bearbeitung.
Jorge Gonzalez: Konzeptualisierung; Datenkuration; Writing –
ursprünglicher Entwurf; Writing – review & Bearbeitung. Austin Jordan: Formale Analyse; Software. Sandya
Subramanisch: Datenkuration; Formale Analyse; Methodik; Software. Chalita Atallah: Daten
Kuration; Writing – original draft; Writing – review & Bearbeitung. Shubhi Agrawal: Datum-
tion. Bobby Norton: Konzeptualisierung; Software; Writing – review & Bearbeitung. Steve Gliske:
Methodik; Validierung; Writing – review & Bearbeitung. William Stacey: Methodik; Valida-
tion; Writing – Rezension & Bearbeitung.
Finanzierungsinformationen
AL is supported by NIH T32 EB003383 and SVS by the Coulter Foundation and the Mary-
land Innovation Initiative. RY was supported by the Epilepsy Foundation Predoctoral Research
Training Fellowship. SVS, NC, and WSA are supported by Maryland Technology Development
Corportation (TEDCO) through MII. SVS was supported by the US NSF Career Award 1055560
and the Burroughs Wellcome Fund CASI Award 1007274. Data collection work was supported
by the Intramural Research Program at NIH.
VERWEISE
Bassett, D. S., & Bullmore, E.
(2006). Small-world brain net-
funktioniert. The Neuroscientist, 12(6), 512–523. https://doi.org/10.
1177/1073858406293182
Berg, A. T. (2009). Identification of pharmacoresistant epilepsy.
Neurologic Clinics, 27(4), 1003–1013. https://doi.org/10.1016/
j.ncl.2009.06.001
Begley, C. E., Famulari, M., Annegers, J. F., Lairson, D. R., Reynolds,
T. F., Coan, S., . . . Rocca, W. A. (2000). The cost of epilepsy in the
Vereinigte Staaten: An estimate from population-based clinical and
survey data. Epilepsia, 41(3), 342–351. https://doi.org/10.1111/
j.1528-1157.2000.tb00166.x
Berg, A. T., & Kelly, M. M. (2006). Defining intractability: Com-
parisons among published definitions. Epilepsia, 47(2), 431–436.
https://doi.org/10.1111/j.1528-1167.2006.00440.x
Boonyapisit, K., Najm,
ICH., Klem, G., Ying, Z., Burrier, C.,
LaPresto, E., . . . Lüders, H. (2003). Epileptogenicity of focal
Netzwerkneurowissenschaften
237
l
D
Ö
w
N
Ö
A
D
e
D
F
R
Ö
M
H
T
T
P
:
/
/
D
ich
R
e
C
T
.
M
ich
T
.
/
T
/
e
D
u
N
e
N
A
R
T
ich
C
e
–
P
D
l
F
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
N
e
N
_
A
_
0
0
0
4
3
P
D
T
/
.
F
B
j
G
u
e
S
T
T
Ö
N
0
7
S
e
P
e
M
B
e
R
2
0
2
3
Netzwerkanalyse zur Lokalisierung der epileptogenen Zone
malformations due to abnormal cortical development: Direct
electrocorticographic-histopathologic correlations. Epilepsia, 44(1),
69–76. https://doi.org/10.1046/j.1528-1157.2003.08102.x
Bragin, A., Wilson, C. L., Staba, R. J., Reddick, M., Fried, ICH., & Engel,
J. (2002). Interictal high-frequency oscillations (80-500Hz) im
human epileptic brain: Entorhinal cortex. Annals of Neurology,
52(4), 407–415. https://doi.org/10.1002/ana.10291
Braun, U., Muldoon, S. F., & Bassett, D. S.
(2015). On hu-
man brain networks in health and disease. In eLS (Bd. 22,
S. 1–9). Chichester, Vereinigtes Königreich: John Wiley & Sons. https://doi.org/10.
1002/9780470015902.a0025783
Brodie, M. J., Shorvon, S. D., Canger, R., Halasz, P., Johannessen,
S., Thompson, P., . . . Wolf, P. (1997). Commission on European
Affairs: Appropriate standards of epilepsy care across Europe.
Epilepsia, 38(11), 1245–1250. https://doi.org/10.1111/j.1528-
1157.1997.tb01224.x
Bulacio, J. C., Jehi, L., Wong, C., Gonzalez-Martinez, J., Kotagal,
P., Nair, D., . . . Bingaman, W. (2012). Long-term seizure out-
come after resective surgery in patients evaluated with intra-
cranial electrodes. Epilepsia, 53(10), 1722–1730. https://doi.org/
10.1111/j.1528-1167.2012.03633.x
Bullmore, E. T., & Bassett, D. S.
(2011). Brain graphs: Graphical
models of the human brain connectome. Annual Review of Clini-
cal Psychology, 7(1), 113–140. https://doi.org/10.1146/annurev-
clinpsy-040510-143934
Burnos, S., Frauscher, B., Zelmann, R., Haegelen, C., Sarnthein,
J., & Gotman, J. (2016). The morphology of high frequency os-
cillations (HFO) does not improve delineating the epileptogenic
zone. Clinical Neurophysiology, 127(4), 2140–2148. https://doi.
org/10.1016/j.clinph.2016.01.002
Verbrennungen, S. P., Santaniello, S., Yaffe, R. B., Jouny, C. C., Crone,
N. E., Bergey, G. K., . . . Sarma, S. V. (2014). Netzwerkdynamik
of the brain and influence of the epileptic seizure onset zone.
Verfahren der Nationalen Akademie der Wissenschaften, 111(49),
E5321–E5330. https://doi.org/10.1073/pnas.1401752111
Deuker, L., Bullmore, E. T., Schmied, M., Christensen, S., Nathan,
P. J., Rockstroh, B., & Bassett, D. S.
(2009). Reproducibility of
graph metrics of human brain functional networks. NeuroImage,
47(4), 1460–1468. https://doi.org/10.1016/j.neuroimage.2009.
05.035
Ferro, M. A., & Speechley, K. N. (2009). Depressive symptoms
among mothers of children with epilepsy: A review of preva-
Lence, associated factors, and impact on children. Epilepsia,
50(11), 2344–2354. https://doi.org/10.1111/j.1528-1167.2009.
02276.X
Fischer, R. S. (2012). Therapeutic devices for epilepsy. Annals of
Neurologie, 71(2), 157–168. https://doi.org/10.1002/ana.22621
Gilliam, F., Kuzniecky, R., Meador, K., Martin, R., Sawrie, S.,
Viikinsalo, M., . . . Faught, E. (1999). Patient-oriented outcome
assessment after temporal
lobectomy for refractory epilepsy.
Neurologie, 53(4), 687–687. https://doi.org/10.1212/WNL.53.4.
687
Gilliam, F. G. (2005). Diagnosis and treatment of mood disorders
in persons with epilepsy. Current Opinion in Neurology, 18(2),
129–133. https://doi.org/00019052-200504000-00009[pii]
Glatt, S. V., Irwin, Z. T., Davis, K. A., Sahaya, K., Chestek, C., &
(2016). Universal automated high frequency
Stacey, W. C.
long term EEG. Klinisch
oscillation detector
real-time,
Neurophysiologie, 127(2), 1057–1066. https://doi.org/10.1016/
j.clinph.2015.07.016
für
Gnatkovsky, V., De Curtis, M., Pastori, C., Cardinale, F., Lo Russo,
G., Mai, R., . . . Francione, S.(2014). Biomarkers of epileptogenic
zone defined by quantified stereo-EEG analysis. Epilepsia, 55(2),
296–305. https://doi.org/10.1111/epi.12507
Gonzalez-Martinez,
J., Bulacio,
J., Alexopoulos, A.,
Jehi, L.,
Bingaman, W., & Najm, ICH. (2013). Stereoelectroencephalography
in the “difficult to localize” refractory focal epilepsy: Early expe-
rience from a North American epilepsy center. Epilepsia, 54(2),
323–330. https://doi.org/10.1111/j.1528-1167.2012.03672.x
González-Martínez,
J., Bulacio,
J., Thompson, S., Sturm,
J.,
Smithason, S., Najm, ICH., & Bingaman, W. (2016). Technique,
results, and complications related to robot-assisted stereoelec-
troencephalography. Neurochirurgie, 78(2), 169–179. https://doi.
org/10.1227/NEU.0000000000001034
Gotman, J. (1983). Measurement of small time differences between
EEG channels: Method and application to epileptic seizure prop-
agation. Electroencephalography and Clinical Neurophysiology,
56(5), 501–514. https://doi.org/10.1016/0013-4694(83)90235-3
J., Rutecki,
P., Bhattacharya, A., & Glocke, B. (2006). Cognitive prognosis in
chronic temporal lobe epilepsy. Annals of Neurology, 60(1),
80–87. https://doi.org/10.1002/ana.20872
Hermann, B. P., Seidenberg, M., Dow, C.,
Jones,
Ikeda, A., Terada, K., Mikuni, N., Bürger, R. C., Comair, Y., Solch,
W., . . . Shibasaki, H. (1996). Subdural recording of ictal DC shifts
in neocortical seizures in humans. Epilepsia, 37(7), 662–674.
https://doi.org/10.1111/j.1528-1157.1996.tb00631.x
Jacobs, J., Staba, R., Asano, E., Otsubo, H., Wu, J. Y., Zijlmans,
M., . . . Gotman, J. (2012). Hochfrequente Schwingungen (HFOs)
in clinical epilepsy. Fortschritte in der Neurobiologie, 98(3), 302–315.
https://doi.org/10.1016/j.pneurobio.2012.03.001
Jeha, L. E., Najm, ICH., Bingaman, W., Dinner, D., Widdess-Walsh, P.,
& Lüders, H. (2007). Surgical outcome and prognostic factors of
frontal lobe epilepsy surgery. Gehirn, 130(2), 574–584. https://doi.
org/10.1093/brain/awl364
Jeha, L. E., Najm, ICH. M., Bingaman, W. E., Khandwala, F., Widdess-
Walsh, P., Morris, H. H., . . . Lüders, H. Ö. (2006). Predictors
of outcome after temporal lobectomy for the treatment of in-
tractable epilepsy. Neurologie, 66(12), 1938–1940. https://doi.
org/10.1212/01.wnl.0000219810.71010.9B
Jung, W. Y., Pacia, S. V., & Devinsky, Ö. (1999). Neocortical tempo-
ral lobe epilepsy: Intracranial EEG features and surgical outcome.
Journal of Neurophysiology, 16(5), 419. https://doi.org/10.1097/
00004691-199909000-00003
Kerr, M. S. D., Verbrennungen, S. P., Sturm, J., Gonzalez-Martinez, J., Bulacio,
J., & Sarma, S. V. (2011). Multivariate analysis of SEEG signals
during seizure. Proceedings of the Annual International Confer-
ence of the IEEE Engineering in Medicine and Biology Society,
EMBS, 8279–8282. https://doi.org/10.1109/IEMBS.2011.6092041
Khambhati, A. N., Davis, K. A., Lucas, T. H., Ein wenig, B., & Bassett,
D. S. (2016). Virtual cortical resection reveals push-pull network
control preceding seizure evolution. Neuron, 91(5), 1170–1182.
https://doi.org/10.1016/j.neuron.2016.07.039
Korzeniewska, A., Cervenka, M. C., Jouny, C. C., Perilla, J. R.,
(2014). Ictal
Harezlak, J., Bergey, G. K., . . . Crone, N. E.
Netzwerkneurowissenschaften
238
l
D
Ö
w
N
Ö
A
D
e
D
F
R
Ö
M
H
T
T
P
:
/
/
D
ich
R
e
C
T
.
M
ich
T
.
/
/
T
e
D
u
N
e
N
A
R
T
ich
C
e
–
P
D
l
F
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
N
e
N
_
A
_
0
0
0
4
3
P
D
/
.
T
F
B
j
G
u
e
S
T
T
Ö
N
0
7
S
e
P
e
M
B
e
R
2
0
2
3
Netzwerkanalyse zur Lokalisierung der epileptogenen Zone
propagation of high frequency activity is recapitulated in interic-
tal recordings: Effective connectivity of epileptogenic networks
recorded with intracranial EEG. NeuroImage, 101, 96–113.
https://doi.org/10.1016/j.neuroimage.2014.06.078
Kramer, M. A., Eden, U. T., Kolaczyk, E. D., Zepeda, R., Eskandar,
E. N., & Cash, S. S. (2010). Coalescence and fragmentation of
cortical networks during focal seizures. Zeitschrift für Neurowissenschaften,
30(30), 10076–10085. https://doi.org/10.1523/JNEUROSCI.6309-
09.2010
Kramer, M. A., Kolaczyk, E. D., & Kirsch, H. E. (2008). Emer-
gent network topology at seizure onset in humans. Epilepsy Re-
suchen, 79(2-3), 173–186. https://doi.org/10.1016/j.eplepsyres.
2008.02.002
Kwan, P., & Brodie, M. J. (2000). Early identification of refractory
epilepsy. New England Journal of Medicine, 342(5), 314–319.
https://doi.org/10.1056/NEJM200002033420503
. . . Gonzalez-Martinez,
Li, A. (2018). EZTrack, GitHub. https://github.com/ncsl/eztrack
Li, A., Chennuri, B., Subramanisch, S., Yaffe, R., Glatt, S., Stacey,
W.,
J. (2018). Supplemental mate-
rial for “Using network analysis to localize the epileptogenic
zone from invasive EEG recordings in intractable focal epilepsy.”
Netzwerkneurowissenschaften, 2(2), 218–240. http://doi.org/10.1162/
netn_a_00043
Lüders, H. O., Najm, ICH., Nair, D., Widdess-Walsh, P., & Bingman,
W. (2006). The epileptogenic zone: General principles. Ep-
ileptic Disorders, 8(Suppl. 2). Abgerufen von HTTP://campus.
neurochirurgie.fr/IMG/pdf/versionPDFtheepilepticzone.pdf
Ludwig, K. A., Miriani, R. M., Langhals, N. B., Joseph, M. D.,
Anderson, D. J., & Kipke, D. R. (2009). Using a common average
reference to improve cortical neuron recordings from microelec-
trode arrays. Journal of Neurophysiology, 101(3), 1679–1689.
https://doi.org/10.1152/jn.90989.2008
Malinowska, U., Bergey, G. K., Harezlak,
J., & Jouny, C. C.
(2015). Identification of seizure onset zone and preictal state
based on characteristics of high frequency oscillations. Klinisch
Neurophysiologie, 126(8), 1505–1513. https://doi.org/10.1016/
j.clinph.2014.11.007
Matsumoto, A., Brinkmann, B. H., Matthew Stead, S., Matsumoto,
J., Kucewicz, M. T., Marsh, W. R., . . . Worrell, G. (2013).
Pathological and physiological high-frequency oscillations
in focal human epilepsy. Journal of Neurophysiology, 110(8),
1958–1964. https://doi.org/10.1152/jn.00341.2013
McIntosh, A. M., Kalnins, R. M., Mitchell, L. A., Fabinyi, G. C. A.,
Briellmann, R. S., & Berkovic, S. F. (2004). Temporal lobectomy:
Long-term seizure outcome, late recurrence and risks for seizure
recurrence. Gehirn, 127(9), 2018–2030. https://doi.org/10.1093/
brain/awh221
Murray, M. ICH., Halpern, M. T., & Abdomen, ICH. E.
(1996). Cost of re-
fractory epilepsy in adults in the USA. Epilepsy Research, 23(2),
139–148. https://doi.org/10.1016/0920-1211(95)00090-9
Nair, D. R., Bürger, R., McIntyre, C. C., & Lüders, H. (2008).
Chronic subdural electrodes in the management of epilepsy.
Clinical Neurophysiology, 119(1), 11–28. https://doi.org/10.1016/
j.clinph.2007.09.117
Niedermeyer, E., & Lopes da Silva, F. H. (2004). Electroencephalog-
Raphie: Basic principles, clinical applications, and related fields
(Bd. 1). Baltimore, MD: Urban & Schwarzenberg.
Önal, Ç., Otsubo, H., Araki, T., Chitoku, S., Ochi, A., Weiss, S.,
. . . Rutka, J. T. (2003). Complications of invasive subdural grid
monitoring in children with epilepsy. Journal of Neurosurgery,
98(5), 1017–1026. https://doi.org/10.3171/jns.2003.98.5.1017
Palmini, A., Gambardella, A., Andermann, F., Dubeau, F., da Costa,
J. C., Olivier, A., . . . Kim, H. (1995). Intrinsic epileptogenicity of
human dysplastic cortex as suggested by corticography and sur-
gical results. Annals of Neurology, 37(4), 476–487. https://doi.
org/10.1002/ana.410370410
Santaniello, S., Verbrennungen, S. P., Golby, A. J., Singer, J. M., Anderson,
W. S., & Sarma, S. V. (2011). Quickest detection of drug-resistant
Anfälle: An optimal control approach. Epilepsy and Behavior,
22(Suppl. 1). https://doi.org/10.1016/j.yebeh.2011.08.041
Isler,
J., Emerson, R.,
Schevon, C. A., Cappell,
J., Grieve, P.,
Guter Mann, R., . . . Gilliam, F. (2007). Cortical abnormalities in
epilepsy revealed by local EEG synchrony. NeuroImage, 35(1),
140–148. https://doi.org/10.1016/j.neuroimage.2006.11.009
Schindler, K., Leung, H., Elch, C. E., & Lehnertz, K. (2007). Als-
sessing seizure dynamics by analysing the correlation structure
of multichannel intracranial EEG. Gehirn, 130(1), 65–77. https://
doi.org/10.1093/brain/awl304
Muscheln, S. U., & Lüders, H. Ö. (2008). Intractable epilepsy: Man-
agement and therapeutic alternatives. The Lancet Neurology,
7(6), 514–524. https://doi.org/10.1016/S1474-4422(08)70108-X
Sehen, S. J., Jehi, L. E., Vadera, S., Bulacio, J., Najm, ICH., & Bingaman,
W. (2013). Surgical outcomes in patients with extratemporal
epilepsy and subtle or normal magnetic resonance imaging
findings. Neurochirurgie, 73(1), 68–76. https://doi.org/10.1227/
01.neu.0000429839.76460.b7
Sinha, N., Dauwels, J., Kaiser, M., Cash, S. S., Westover, M. B.,
Wang, Y., & Taylor, P. N. (2017). Predicting neurosurgical out-
comes in focal epilepsy patients using computational modelling.
Gehirn, 140(2), 319–332. https://doi.org/10.1093/brain/aww299
Talairach, J., & Bancaud, J. (1973). Stereotaxic approach to epi-
lepsy. In Progress in neurological surgery (Bd. 5, S. 297–354).
Basel, Schweiz: Karger Publishers. https://doi.org/10.1159/
000394343
Thompson, P. J., Anschl, H., Baxendale, S. A., Donnachie, E.,
McGrath, K., Geraldi, C., & Duncan, J. S. (2016). Optimizing
memory function in temporal lobe epilepsy. Seizure, 38, 68–74.
https://doi.org/10.1016/j.seizure.2016.04.008
Urbach, H., Hattingen, J., Von Oertzen, J., Luyken, C., Clusmann,
H., Kral, T., . . . Schild, H. H. (2004). MR imaging in the presur-
gical workup of patients with drug-resistant epilepsy. amerikanisch
Journal of Neuroradiology, 25(6), 919–926. https://doi.org/25/6/
919 [pii] ET-2004/06/19
Usui, N., Terada, K., Baba, K., Matsuda, K., Nakamura, F., Usui,
K., . . . Inoue, Y. (2011). Clinical significance of ictal high fre-
quency oscillations in medial temporal lobe epilepsy. Klinisch
Neurophysiologie, 122(9), 1693–1700. https://doi.org/10.1016/
j.clinph.2011.02.006
Van Klink, N. E. C., Van’t Klooster, M. A., Zelmann, R., Leijten,
F. S. S., Ferrier, C. H., Braun, K. P. J., . . . Zijlmans, M. (2014).
High frequency oscillations in intra-operative electrocorticogra-
phy before and after epilepsy surgery. Clinical Neurophysiology,
125(11), 2212–2219. https://doi.org/10.1016/j.clinph.2014.03.
004
Netzwerkneurowissenschaften
239
l
D
Ö
w
N
Ö
A
D
e
D
F
R
Ö
M
H
T
T
P
:
/
/
D
ich
R
e
C
T
.
M
ich
T
.
/
/
T
e
D
u
N
e
N
A
R
T
ich
C
e
–
P
D
l
F
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
N
e
N
_
A
_
0
0
0
4
3
P
D
/
.
T
F
B
j
G
u
e
S
T
T
Ö
N
0
7
S
e
P
e
M
B
e
R
2
0
2
3
Netzwerkanalyse zur Lokalisierung der epileptogenen Zone
Wendling, F., Chauvel, P., Biraben, A., & Bartolomei, F.
(2010).
From intracerebral EEG signals to brain connectivity: Identifica-
tion of epileptogenic networks in partial epilepsy. Frontiers in Sys-
tems Neuroscience, 4. https://doi.org/10.3389/fnsys.2010.00154
Whitley, E., & Ball, J. (2002). The sign test. Critical Care, 6(6),
509–513. https://doi.org/10.1186/cc1820
Widdess-Walsh, P., Jeha, L., Nair, D., Kotagal, P., Bingaman, W.,
& Najm, ICH. (2007). Subdural electrode analysis in focal cortical
dysplasia: Predictors of surgical outcome. Neurologie, 69(7),
660–667.https://doi.org/10.1212/01.wnl.0000267427.91987.21
Wieser, H. G. (1998). Epilepsy surgery: Vergangenheit, Gegenwart und Zukunft.
Seizure, 7(3), 173–184. https://doi.org/10.1016/S1059-1311(98)
80032-0
Worrell, G. A., Parish, L., Cranstoun, S. D., Jonas, R., Baltuch, G.,
& Ein wenig, B. (2004). High-frequency oscillations and seizure gener-
ation in neocortical epilepsy. Gehirn, 127(7), 1496–1506. https://
doi.org/10.1093/brain/awh149
Wu, L., & Gotman,
J. (1998). Segmentation and classification
of EEG during epileptic seizures. Electroencephalography and
Clinical Neurophysiology, 106(4), 344–356. https://doi.org/10.
1016/S0013-4694(97)00156-9
Xiang, J. (2008). Localizing functional brain cortices and epilep-
togenic zones with HFOs (Technik. Rep.). Cincinnati, OH: Chil-
dren’s Hospital Medical Center. Abgerufen von HTTP://www.
clinicalconnection.com/clinical-trials-from-other-databases/
study-details-from-other-databases/249846/37020000/
searchstudies.aspx?nav=expp
Yaffe, R., Verbrennungen, S., Sturm, J., Park, H. J., Bulacio, J., Gonzalez-
Martinez, J., & Sarma, S. V. (2012). Brain state evolution dur-
ing seizure and under anesthesia: A network-based analysis of
stereotaxic EEG activity in drug-resistant epilepsy patients. In Pro-
ceedings of the Annual International Conference of the IEEE Engi-
neering in Medicine and Biology Society, EMBS (S. 5158–5161).
IEEE. https://doi.org/10.1109/EMBC.2012.6347155
Zijlmans, M., Jiruska, P., Zelmann, R., Leijten, F. S. S., Jefferys,
J. G. R., & Gotman, J. (2012). High-frequency oscillations as a
new biomarker in epilepsy. Annals of Neurology, 71(2), 169–178.
https://doi.org/10.1002/ana.22548
l
D
Ö
w
N
Ö
A
D
e
D
F
R
Ö
M
H
T
T
P
:
/
/
D
ich
R
e
C
T
.
M
ich
T
.
/
T
/
e
D
u
N
e
N
A
R
T
ich
C
e
–
P
D
l
F
/
/
/
/
0
2
0
2
2
1
8
1
0
9
2
1
9
3
N
e
N
_
A
_
0
0
0
4
3
P
D
/
.
T
F
B
j
G
u
e
S
T
T
Ö
N
0
7
S
e
P
e
M
B
e
R
2
0
2
3
Netzwerkneurowissenschaften
240